Что такое шизофренический психоз и его отличие от шизофрении. Шизофренические психозы Разница между психозом и шизофренией
ШИЗОФРЕНИЯ И БРЕДОВЫЕ ПСИХОЗЫ
Определение, основные критерии диагностики
Шизофрения - хроническое психическое эндогенное прогредиентное заболевание, возникающее, как правило, в молодом возрасте. Продуктивная симптоматика при шизофрении весьма разнообразна, однако общим свойством всех симптомов является внутренняя противоречивость, нарушение единства психических процессов (схизис). Негативная симптоматика выражается в отчетливом нарушении мышления и прогрессирующих изменениях личности с нарастанием замкнутости, потерей интересов и побуждений, эмоциональным оскудением. В исходе заболевания при неблагоприятном течении формируется глубокий апатико-абулический дефект («шизофреническое слабоумие»).
Шизофрения является довольно распространенным заболеванием - в большинстве стран число больных составляет около 1 % населения. Каждый год выявляют от 0,5 до 1,5 новых случаев на 1000 населения, наибольшие показатели заболеваемости приходятся на возраст от 20 до 29 лет.
Женщины и мужчины заболевают примерно с одинаковой частотой, однако ранние злокачественные варианты болезни наблюдаются преимущественно у мужчин , а острые аффективно-бредовые приступы - у женщин.
Больные шизофренией составляют около 60 % пациентов российских стационаров и около 20 % лиц, состоящих под наблюдением в ПНД.
Причины и механизмы развития данного заболевания точно не выяснены. Однако показано, что наиболее важную роль играют наследственные факторы (удельный вес наследственности среди всех детерминирующих факторов составляет около 74 %), хотя значение средовых (семейных, социальных) факторов тоже немаловажно. Роль острых психотравмирующих ситуаций обычно считается несущественной.
Разнообразие клинических проявлений шизофрении привело к тому, что до конца XIX в. пациентов с данным заболеванием включали в самые разные диагностические группы. Идея о единой природе всех этих расстройств принадлежит немецкому психиатру Э. Крепелину , который назвал это заболевание «раннее слабоумие» (dementia praecox). Изучив истории болезни многих пациентов, он заметил, что все они нормально развивались в детстве, однако в подростковом или юношеском возрасте возникали самые различные расстройства (бред, галлюцинации, эмоциональные и двигательные нарушения), которые быстро прогрессировали и приводили к утрате многих социальных навыков (слабоумию). В целом идеи Крепелина были высоко оценены в большинстве стран, однако многие исследователи обращали внимание на то, что не все варианты болезни протекают злокачественно, и название «раннее слабоумие» поэтому неудачно.
Больной состоит в браке и имеет хорошую квалификацию
Активное сотрудничество с врачом, самостоятельный прием поддерживающих лекарственных средств.
Течение и прогноз
Течение шизофрении обычно определяется как хроническое, прогредиентное . Однако встречаются как злокачественные варианты болезни, начинающиеся в раннем возрасте и в течение 2-3 лет приводящие к стойкой инвалидизации, так и относительно благоприятные формы с длительными периодами ремиссий и мягкими изменениями личности. Примерно 30 % больных сохраняют трудоспособность и высокий социальный статус в течение всей жизни. Считается, что поддерживающее лечение нейролептиками повышает вероятность благоприятного исхода. Для сохранения социального статуса пациента большое значение имеют поддержка со стороны семьи и правильно выбранная профессия.
Непрерывный тип течения характеризуется отсутствием ремиссий . Несмотря на изменения в состоянии больного, психотическая симптоматика никогда не исчезает полностью . Наиболее злокачественные формы сопровождаются ранним началом и быстрым формированием апатико-абулического синдрома (гебефреническая, кататоническая, простая). При позднем начале заболевания и преобладании бреда (параноидная шизофрения) прогноз более благоприятен, больные дольше удерживаются в социуме, хотя полной редукции симптоматики достичь также не удается. Больные с наиболее мягкими формами шизофрении (сенестопатически-ипохондрическая форма) могут длительное время оставаться трудоспособными.
Приступообразно-прогредиентный (шубообразный) тип течения отличается наличием ремиссий . Бредовая симптоматика возникает остро , манифестации бреда предшествуют упорная бессонница , тревога, страх сойти с ума.
Бред в большинстве случаев несистематизированный, чувственный, сопровождается выраженной растерянностью, тревогой, возбуждением, иногда в сочетании с манией или депрессией . Среди фабул бреда преобладают идеи отношения, особого значения, нередко возникает бред инсценировки .
Острый приступ шизофрении продолжается несколько месяцев (до 6-8 мес) и завершается исчезновением бредовой симптоматики, иногда появлением критики к перенесенному психозу. Однако от приступа к приступу происходит ступенчатое нарастание дефекта личности, приводящее к инвалидизации. На заключительных этапах заболевания качество ремиссий прогрессивно ухудшается и течение приближается к непрерывному.
Периодический (рекуррентный) тип течения - наиболее благоприятный вариант течения заболевания, при котором могут наблюдаться длительные светлые промежутки без продуктивной симптоматики и минимальными изменениями личности (интермиссии ).
Приступы возникают наиболее остро, ярко выражены аффективные расстройства (мания или депрессия), на высоте приступа может наблюдаться помрачение сознания (онейроидная кататония).
Дефект личности даже при длительном течении не достигает степени эмоциональной тупости. У некоторых больных наблюдается только 1 или 2 приступа в течение всей жизни. Преобладание аффективных расстройств и отсутствие грубого личностного дефекта делают этот вариант заболевания наименее схожим с типичными формами шизофрении.
В МКБ-10 предлагается относить острые кратковременные психозы (длительностью менее 1 мес) не к шизофрении, а к острым транзиторным или шизоаффективным психозам.
Диагноз вялотекущей (малопрогредиентной) шизофрении довольно часто используется российскими психиатрами. С точки зрения медицинской теории он кажется вполне логичным, поскольку практически все известные психические и соматические заболевания имеют как тяжелые, так и более мягкие варианты. На возможность мягких (латентных) форм шизофрении указывал также Е. Блейлер. К сожалению, в 70-80-х годах XX в. этот термин стал предметом политической дискуссии. Кроме того, в последнее время психиатры стремятся избегать диагнозов, которые воспринимаются в обществе со страхом и могут стать причиной стигматизации (см. раздел 3.7). В МКБ-10 мягкие неврозоподобные и психопатоподобные варианты заболевания отнесены к шизотипическим расстройствам .
Другие бредовые психозы
Бред не является расстройством, специфичным для шизофрении, он может наблюдаться при большинстве психических заболеваний.
Реактивный параноид - бредовой психоз, вызванный тяжелой психотравмой (например, судебным разбирательством, призывом в действующую армию, выездом в незнакомую страну). Психоз тесно связан с психотравмирующей ситуацией, бывает довольно кратковременным, не оставляет после себя каких-либо изменений личности, не повторяется в течение жизни.
Инволюционный параноид - психоз инволюционного возраста (возникает после 45-50 лет), проявляющийся бредом бытовых отношений («бред малого размаха»). Данное расстройство отличается стабильностью , обычно не прогрессирует , но и плохо поддается лечению нейролептиками . Больные утверждают, что окружающие причиняют им материальный вред (портят и крадут вещи), досаждают им шумом и неприятными запахами, стараются избавиться от них, приближая их смерть.
Бред лишен мистичности , таинственности, конкретен . Вместе с бредовыми переживаниями могут наблюдаться отдельные иллюзии и галлюцинации (больные чувствуют запах «газа», слышат в посторонних разговорах оскорбления в свой адрес, ощущают в теле признаки нездоровья, вызванного преследованием ). Даже при длительном существовании бреда не наблюдается выраженной апатии и абулии , больные довольно деятельны, иногда возникают тревога и подавленность .
До болезни пациенты нередко отличаются узостью интересов, добросовестностью, бережливостью, имеют относительно скромные запросы . Они любят во всем самостоятельность и поэтому в старости часто одиноки. Глухота и слепота также предрасполагают к заболеванию. Чаще болеют женщины .
Паранойя - хронический бредовой психоз , при котором бред - ведущее и по сути единственное проявление заболевания.
В отличие от шизофрении бред стоек , не подвержен какой-либо выраженной динамике, он всегда систематизирован и монотематичен (паранойяльный синдром ).
Преобладают фабулы преследования, ревности, ипохондрические идеи , нередко кверулянтские тенденции («бред жалобщиков»).
Галлюцинации нехарактерны .
Отсутствуют выраженные изменения личности и эмоционально-волевое оскудение.
Начинается заболевание в молодом и зрелом возрасте .
Стойкость бреда определяет малую эффективность существующих методов терапии . Лекарственная терапия назначается с целью уменьшить напряженность больных, особенно она необходима при наличии агрессивных тенденций, при угрозе совершения преступлений. Большинство больных длительное время сохраняют свой социальный статус и трудоспособность.
Лечение и уход
Основным методом лечения шизофрении в настоящее время является применение антипсихотических средств (нейролептиков). Широкий спектр препаратов нацелен на самые разные проявления болезни: на купирование психомоторного возбуждения и растерянности (аминазин, тизерцин, клопиксол, хлорпротиксен, топрал), на редукцию бреда и кататонических расстройств (галоперидол, триседил, трифтазин, этаперазин, мажептил). Считается, что основное действие нейролептиков направлено на подавление продуктивной симптоматики, однако в последние годы предложено несколько атипичных нейролептиков , которые позволяют сдерживать нарастание негативных симптомов, а возможно, и смягчают проявления аутизма и пассивности (азалептин-лепонекс, рисполепт, зипрекса, флюанксол). Постоянный прием этих средств позволяет дольше сохранять высокий социальный статус больных. Для длительной поддерживающей терапии также используют депо-препараты (модитен-депо, галоперидол-деканоат). Идеальной считается монотерапия, однако опыт показывает, что при хроническом течении болезни часто приходится назначать несколько нейролептиков одновременно.
Методы шоковой терапии (ЭСТ, инсулинокоматозная терапия) в последние годы применяются довольно редко, поскольку они не имеют явных преимуществ перед лекарственным лечением. В основном их назначают больным с острыми приступами заболевания и яркой аффективной симптоматикой . ЭСТ считается эффективным методом лечения фебрильной шизофрении. При этом атипичном варианте болезни также хороший эффект дают гемосорбция, плазмаферез и лазеротерапия.
Успех лечения во многом зависит от правильного ухода за больными. Задачи, стоящие перед средним медицинским персоналом, зависят от выраженности расстройств и этапа заболевания.
Основные мероприятия по уходу за больными шизофренией на разных этапах болезни
Острый приступ болезни, начало лечения психотропными средствами:
Надзор, предупреждение социально опасных действий, обеспечение соматического благополучия;
Формирование сотрудничества и взаимопонимания с больным;
Организация регулярного приема лекарств;
Раннее выявление и купирование побочных эффектов и осложнений терапии.
Выход из острого психоза, формирование ремиссии:
Восстановление трудоспособности и социальная реабилитация;
Преодоление беспечного отношения к болезни, обоснование необходимости поддерживающей терапии.
Ремиссия, стабильное состояние:
Строгое соблюдение поддерживающей терапии;
Борьба со стигматизацией и самостигматизацией.
Конечное состояние, стойкий дефект:
Обеспечение необходимой гигиены;
Сразу после поступления больного в стационар следует организовать достаточный надзор для предупреждения агрессивного и суицидального поведения пациента . В последние годы практически не возникает необходимости в применении мер физического стеснения, так как своевременное введение нейролептиков позволяет купировать возбуждение. Больным в состоянии кататонического ступора следует обеспечить кормление , приходится также следить за тем, чтобы больные лежали удобно, требовать от них перемены позы для того, чтобы избежать пролежней. Важно отмечать наличие стула и мочеиспускания у беспомощных больных, регулярно измерять температуру тела, осматривать места инъекций для исключения абсцессов . В первые дни лечения нейролептиками высока вероятность тяжелых неврологических расстройств в виде спазма мышц и гиперкинезов, при их появлении следует немедленно вызвать врача и ввести корректоры (акинетон, димедрол, седуксен). Также высока вероятность коллапса , поэтому приходится помогать больному вставать с постели и провожать его в туалет. На этом этапе часто приходится сталкиваться с отказом больного от приема лекарств. Необходимо обеспечить неукоснительное выполнение сделанных врачом назначений . При полном отказе от сотрудничества назначают инъекции, однако важно постараться убедить больного самостоятельно принимать лекарства. Здесь очень многое зависит от искреннего желания помочь больному, важно проявить сочувствие и внимание к его требованиям, обеспечить минимальный риск побочных явлений, которые могли бы испугать пациента. Даже при формальном согласии на лечение некоторые больные проявляют удивительную изобретательность, чтобы избежать приема нейролептиков. Поэтому следует быть внимательным при выдаче лекарств, следить за действиями больного, возможно, осмотреть полость рта после приема, а затем похвалить пациента за понимание и сотрудничество.
Формирование ремиссии при шизофрении происходит постепенно, исчезновение бреда и галлюцинаций не означает полного восстановления здоровья. Довольно долго пациенты еще испытывают заторможенность, вялость. Нередко после острого приступа болезни отмечаются длительные эпизоды депрессии. Появление критики часто связано с тяжелыми моральными переживаниями по поводу поступков, совершенных в состоянии психоза, и своего будущего. Здесь важно обнадежить пациента , объяснить ему, что в настоящее время существует много эффективных средств лечения психических заболеваний, что регулярный прием лекарств позволяет предупредить повторные приступы, продолжить работу на прежнем месте, иметь полноценную семью, сохранять ясность ума и высокую работоспособность. Важно своевременно начать готовить больного к возвращению в общество . Следует продемонстрировать ему свое доверие, отпуская его на короткий срок домой. Нужно также предложить вернуться к отложенным на время болезни занятиям (просмотреть в учебнике пропущенные темы занятий, ознакомиться с новыми служебными документами, завершить чтение начатой книги). Если больной жалуется на возникшие трудности, ему необходимо объяснить, что он не должен пока стремиться работать в полную силу, поскольку большие дозы лекарств и остаточные явления болезни мешают ему, однако в ближайшем будущем наверняка вернуться прежние способности, поэтому нельзя отчаиваться.
В некоторых случаях выздоровление проявляется необоснованным благодушием и беспечностью. Пациент заявляет, что теперь он полностью справился с болезнью и больше не нуждается в помощи врачей, достаточно впредь «держать себя в руках». Это весьма опасная позиция, поскольку в настоящее время есть только один способ, который действительно уменьшает вероятность приступа - это прием лекарств. Приходится убеждать больного, что продолжение лечения необходимо . Важно донести до него то, что врач готов к сотрудничеству, что в случае возникновения побочных эффектов можно подобрать подходящий препарат, но нельзя полностью отказываться от нейролептиков.
В состоянии стабильной ремиссии пациент должен чувствовать себя полноценным членом общества. Родственники больного должны понимать, что не следует создавать для него каких-то особых условий жизни и ни в коем случае не освобождать его в связи с перенесенным заболеванием от привычных бытовых обязанностей. Иногда даже лучше проявить требовательность и настоять на том, чтобы больной выполнил поручение, от которого он отказывается. Нет необходимости оберегать пациента от неприятных известий, поскольку больные шизофренией не очень эмоциональны и часто могут переносить без ухудшения состояния обстановку, которая кажется некоторым здоровым людям неприемлемой. Единственным медицинским требованием остается регулярный прием поддерживающих доз нейролептиков !!! .
Больные в состоянии стойкого дефекта нуждаются в постороннем уходе. Предоставленные самим себе они не могут обеспечить полноценное питание, не соблюдают личной гигиены, могут стать жертвой мошенников. Больные, не имеющие родственников, должны быть помещены в специальный интернат. Однако и в специальном учреждении важно постараться привлечь больных к какой-либо деятельности. Это нелегко, и простое насилие не решает проблемы. Важно не просто выгнать больного на прогулку, а привлечь его к интересному именно для него занятию. Поэтому в подобных учреждениях необходимо иметь условия для самой разной деятельности (сельхозработы, уборка, игровые помещения, различные мастерские, клуб). Для пациентов, проживающих в собственной квартире, роль реабилитационного центра может исполнять не только ПНД, но и специальный клубный дом.
Дифференциальная диагностика
Шизофрения отличается большим спектром клинических проявлений, и в ряде случаев ее диагностика представляет большие трудности. Основными диагностическими критериями заболевания являются типичные для шизофрении так называемые негативные расстройства или своеобразные изменения личности больного : обеднение и неадекватность эмоциональных проявлений , апатия , аутизм , нарушения стройности мышления (ментизм, шперрунг, резонерство, разорванность). Шизофрении также свойствен определенный набор продуктивных симптомов : чувство вкладывания и отнятия мыслей , эхо мыслей , чувство открытости мыслей , бред воздействия , кататония , гебефрения и пр.
Диф-диагностическую оценку шизофрении приходится проводить главным образом в трех направлениях:
· с органическими заболеваниями (травмы, интоксикации, инфекции, атрофические процессы, опухоли);
· с аффективными психозами (в частности, МДП);
· с функциональными психогенными расстройствами (неврозы, психопатии и реактивные состояния).
Экзогенные психозы начинаются в связи с определенными вредаостями (токсический, инфекционный и другие факторы). Дефект личности, формирующийся при органических заболеваниях , существенно отличается от шизофренического. Своеобразием отличается и продуктивная симптоматика : преобладают экзогенного типа реакции : делирий, галлюциноз, астенический синдром - все данные расстройства не характерны для шизофрении.
При аффективных психозах (например, при МДП) изменения личности не развиваются даже при длительном течении болезни. Психопатологические проявления исчерпываются главным образом аффективными расстройствами.
При диагностике стойких бредовых расстройств , острых и транзиторных психозов следует учитывать, что в отличие от шизофрении данные заболевания не сопровождаются специфическим шизофреническим дефектом личности , течение этих заболеваний не обнаруживает прогредиентности . В их клинической картине, за некоторым исключением, отсутствуют признаки, свойственные шизофрении (схизис, бредовые идеи воздействия, автоматизм, апатия ).
Отчетливая связь всех проявлений с предшествующей психотравмой , быстрое обратное развитие психоза вслед за разрешением психотравмирующей ситуации свидетельствуют в пользу реактивного психоза .
При отграничении шизоаффективных психозов от других расстройств, рассматриваемых в этом блоке, следует ориентироваться на наличие у больных с шизоаффективной патологией психотических приступов , проявляющихся одновременно выраженными эмоциональными расстройствами и галлюцинаторно-бредовыми переживаниями , типичными для шизофрении (псевдогаллюцинациями, идеями воздействия, идеаторным автоматизмом ).
Отграничение шизотипических расстройств от шизофрении и других рассмотренных здесь психотических расстройств особых трудностей не представляет, поскольку им не свойственны выраженные расстройства психотического уровня (бред, кататония, псевдогаллюцинации и пр.). Симптоматика шизотипических расстройств более сходна с психопатологическими проявлениями неврозов и психопатий .
В отличие от вялотекущей шизофрении (шизотипических расстройств) неврозы являются непрогредиентными психогенными заболеваниями и возникают вследствие длительно существующих внутриличностных конфликтов . Психотравмирующая ситуация в данном случае является условием декомпенсации личностных черт, изначально характерных для пациента , в то время как при вялотекущей шизофрении можно наблюдать преобразование, видоизменение исходных черт личности и нарастание типичных для шизофрении черт характера (безынициативность, монотонность, аутизм, равнодушие, склонность к бесплодному рассуждательству и отрыву от реальности).
В отличие от шизотипических расстройств психопатии характеризуются стабильностью , их проявления формируются в раннем детстве и стойко сохраняются без существенных изменений в течение всей жизни.
Шизофрения ПЭТ-сканирование http://www.nih.gov/news/pr/jan2002/nimh-28.htm

Шизофрения против психоза
Диагностическое и статистическое руководство по психическим расстройствам Американской психиатрической ассоциации - это библия, которая решает, какие симптомы подпадают под медицинский диагноз. DSM-IV-TR дал точные критерии, которые должны соблюдаться пациентами, которые должны быть диагностированы как страдающие биполярным расстройством, шизофренией, депрессией, неврозом беспокойства и т. Д. DSM определяет шизофрению как расстройство, характеризующееся нарушением мыслительного процесса, плохой эмоциональной отзывчивостью, искаженным восприятием и дезорганизованной речью. Человек должен соответствовать следующим критериям DSM-IV, которые должны быть классифицированы как шизофреник-
- Знаки не менее 6 месяцев непрерывно и симптомы не менее месяца.
- Значительное влияние на социальное взаимодействие и занятие.
- 2 или более из следующих симптомов в течение большинства дней в месяц - галлюцинации, дезорганизованная речь, заблуждения, плохой эмоциональный отклик, плохая речь, отсутствие мотивированной активности.
Психоз - это, по сути, широкий термин для проявления симптомов, таких как галлюцинации и бред. Экзамен по всем возможным физическим расстройствам, психическим расстройствам и побочным эффектам наркотиков или медикаментов с использованием тщательного анализа истории, клинического обследования, анализов крови и процедур визуализации приводит к диагнозу психоза. С технической точки зрения, психоз подразумевает нарушение восприятия реальности.
Точная причина шизофрении неизвестна, но экологические факторы наряду с генетикой, как полагают, приводят к этому расстройству мысли. Теория допамина говорит, что отсутствие допамина из-за сокращения некоторых частей мозга отвечает за шизофрению. Точное доказательство для этого не доступно. Причиной психоза может быть множество наркотиков, таких как алкоголь, каннабис, амфетамины, опухоли / кисты головного мозга, инсульт, эпилепсия, ВИЧ, влияющие на мозг, болезнь Паркинсона, болезнь Альцгеймера, шизофрению и т. Д.
Симптомы шизофрении включают в себя положительные симптомы, такие как галлюцинации, бредовые идеи, дезорганизованные мысли и речи и негативные симптомы, такие как анхедония (отсутствие желания делать что-то для счастья), отсутствие или слабое эмоциональное реагирование на людей и ситуации, социальный уход, внешность и гигиена, отсутствие суждения и нищета мотивации. Существует 5 подтипов шизофрении - параноидных, дезорганизованных, кататонии, недифференцированных и остаточных. Психоз является частью шизофрении, но не наоборот. Галлюцинации и заблуждения являются главными симптомами психоза и шизофрении, это лишь одна из возможных причин этого.
Диагноз шизофрении осуществляется по критериям, изложенным выше. Анализы крови и визуализация могут использоваться только для исключения других медицинских состояний, использования препаратов, которые могут имитировать симптомы шизофрении. Точно так же психоз является диагнозом исключения других заболеваний.
Лечение как шизофрении, так и психоза использует антипсихотические препараты, такие как рисперидон, клозапин и т. Д. Кроме того, социальные вмешательства, такие как семейная терапия, когнитивная поведенческая терапия и помощь на уровне сообщества, могут помочь в снижении социальной отмены и профессиональной дисфункции шизофрении. Терапия психоза включает в себя устранение любого злоупотребления наркотиками и лечение физического состояния, которое может вызвать психические симптомы.
Возьмите домашние указатели: Психоз - это психиатрическое состояние, проявляющееся как нарушенная мысль и восприятие, галлюцинации и заблуждения. Шизофрения - это психическое заболевание, характеризующееся психозом, а также негативные симптомы, такие как отсутствие мотивации и потребность в удовольствии, отсутствие эмоций и суждений, дезорганизация мысли и поведения.
Точные причины шизофрении неизвестны. Психоз может возникать из-за алкоголя, наркотиков, заболеваний, таких как гипотиреоз, мания и т. Д.
Диагностика обоих случаев заключается в исключении физических состояний, злоупотребления наркотиками и т. Д. С использованием анализов крови, процедур визуализации и критериев DSM-IV.
Шизофрения неизлечима, но управляема, используя антипсихотические средства и помощь от семьи и сообщества. Терапия психоза зависит от причины.
Если вы чувствуете, что страдаете от психоза или шизофрении очень важно, чтобы вы обращались за медицинской помощью , Благодаря раннему обнаружению у вас будет более высокий шанс вести полноценную жизнь.
Концепции таких сложных психических расстройств, как шизофрения, требуют постоянного обновления, которое невозможно при проведении фундаментальных исследований отдельно от клинических. Наших знаний о патогенезе шизофрении все еще недостаточно, хотя в последнее время отмечается некоторый прорыв. Использование животных моделей является хорошим вариантом для инвазивного изучения роли нейромедиаторных систем и сетей головного мозга при психических расстройствах, что невозможно сделать в исследованиях на людях. Однако недостаточное взаимодействие между клиницистами и учеными приводит к тому, что полученные клинические данные редко используются для моделирования симптомов шизофрении на животных. Авторы данной статьи обсуждают проблемы в понимании механизмов развития позитивных симптомов при шизофрении,с которыми сталкиваются как ученые, так и врачи.
Нейробиология психоза: центральная роль дофамина
Дофаминовые системы: анатомия и функция
При использовании животных моделей необходимо помнить об анатомических особенностях дофаминовой системы у грызунов и приматов. Например, у приматов по сравнению с грызунами более выражен объем черного вещества, но меньше – зона вентральной покрышки. Однако в контексте данной статьи наиболее уместно рассматривать подотделы стриатума, которые были изучены как у грызунов, так и у приматов.
- лимбическая часть – вовлечена в систему вознаграждения и мотивации (образует связи с гиппокампом, амигдалой и средней орбитофронтальной корой);
- ассоциативная часть – отвечает за целенаправленную деятельность и поведенческую гибкость (образует связи с лобной и затылочной ассоциативной корой);
- сенсомоторная часть – участвует в формирование привычек (соединена с чувствительной и моторной корой).
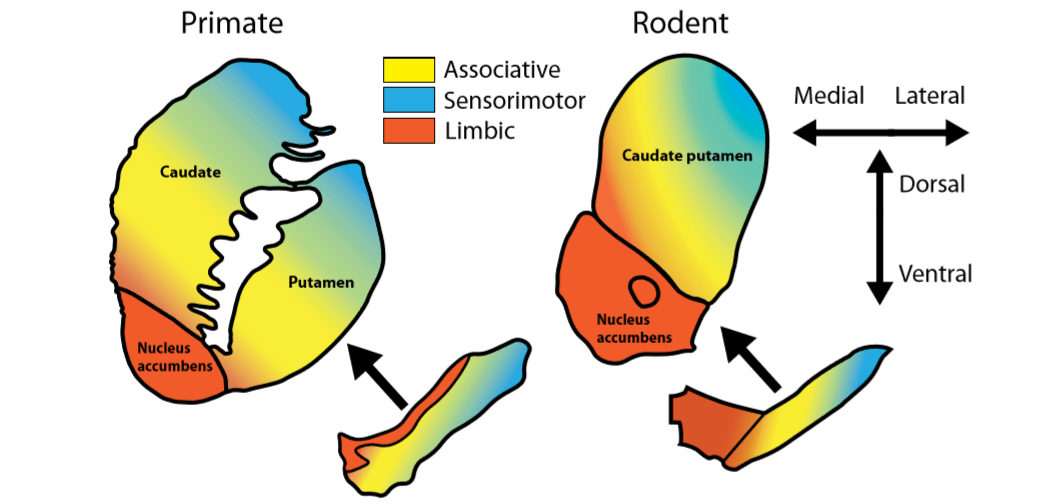
Рис.1 Функциональные подотделы дофаминовой системы
Особенности дофаминовых систем при психозе
Использование стимуляторов дофамина (таких как амфетамин) у здоровых людей может спровоцировать развитие психотических симптомов. Однако люди с шизофренией более чувствительны к подобным веществам. Так, изучение дофаминовых систем с использованием позитронно-эмиссионной терапии (ПЭТ) выявило следующие отличия у больных с шизофренией по сравнению со здоровыми людьми:
- увеличенный синтез дофамина;
- увеличенное содержание дофамина в синапсах;
- увеличенный объем высвобождаемого дофамина в ответ на воздействие амфетамина.
По мере увеличения разрешения изображений, получаемых при ПЭТ, также была выявлена еще одна особенность: изменения дофаминовой системы наиболее выражены в ассоциативном стриатуме, а не в лимбическом, как считалось раньше.
Наличие позитивной симптоматики часто связывают с увлечением объема синтеза и высвобождения дофамина. Проводимые клинические исследования продемонстрировали наличие аномалий дофаминовой системы ещё до развития психоза. Например, у лиц с крайне высоким риском развития психоза были выявлены такие же аномалии, что и при шизофрении. Кроме того, степень увеличения синтеза дофамина напрямую коррелирует с вероятностью развития психоза. Таким образом, дофаминовые аномалии не могут являться следствием психозов или приема антипсихотиков.
Было предложено несколько гипотез, которые могут объяснить такие изменения функции дофаминовой системы:
- нарушение контролирующих влияний гиппокампа на дофаминовые пути;
- нарушения корковых влияний на дофаминовые системы;
- структурные изменения самих дофаминовых нейронов;
- влияния других нейромедиаторных систем.
При проведении исследований предлагается использование следующей парадигмы: важным фактором развития психотической симптоматики при шизофрении является нарушение взаимодействия структур головного мозга – стриатума, префронтальной коры (ПФК) и таламуса. Но при этом не стоит исключать влияние и других структур на данную сеть.
Психоз, как следствие нарушения работы сетей головного мозга
На данный момент у ученых мало информации о механизмах, лежащих в основе развития психоза. Но изучение очаговых повреждений головного мозга позволяет лучше понять работу его систем:
- визуальные галлюцинации – поражения затылочной доли, стриатума или таламуса;
- слуховые галлюцинации – поражения височной доли, гиппокампа, амигдалы или таламуса;
- утрата критики к собственному состоянию (которая может проявляться формированием бредовых убеждений) – нарушения в корково-стриарных путях.
Также было выявлено, что поражение базальных ганглиев или хвостатого ядра может проявляться как галлюцинациями, так и формированием бредовой симптоматики.
При изучении же тематического религиозного бреда у пациента с височной эпилепсией была выявлена гиперактивность ПФК. Дисфункция связи ПФК с ассоциативным стриатумом может быть ключевым фактором для формирования бредовой симптоматики при шизофрении.
Таламус является центральной частью систем, участвующих в патогенезе психоза и шизофрении. Исследования с применением методов нейровизуализации показали значительное уменьшение объема таламуса и хвостатого ядра у пациентов с шизофренией, не получавших медикаментозного лечения. Такие же изменения таламуса были обнаружены у субъектов с крайне высоким риском развития психоза.

Рис 2. Сети, которые вовлечены в развитие психотических симптомов и шизофрении. Главная сеть, вовлеченная в развитие психоза, включает в себя таламус и ПФК (выделено желтым), которые стимулируют ассоциативный стриатум. Повреждения этих структур способствует развитию галлюцинаций и бредовых расстройств. Выраженность психотических симптомов во многих случаях зависит от степени усиления активности ассоциативного стриатума, и, особенно, избыточной стимуляции D2-рецепторов (выделено красным). Остальные регионы лимбической системы, такие как гиппокамп и амигдала (выделено зеленым), могут оказывать воздействие на эту сеть, способствуя изменению чувствительного восприятия и эмоциональной окраски.
Таламус имеет большое количество связей с ассоциативным стриатумом и ПФК, и нарушения в любой из этих структур могут повлиять на работу всей сети целиком. Кроме того, гиппокамп и амигдала также могут опосредованно влиять на эту сеть.
Несмотря на значительное упрощение данной схемы, она указывает на то, что психотические симптомы могут возникать из различных очагов патологии головного мозга или аномальной связности.
Почему антипсихотики работают?
Избыточная стимуляция D2-рецепторов в ассоциативном стриатуме способствует развитию психотической симптоматики. Антипсихотики могут ослаблять возникновение психотических симптомов, нормализуя избыточную стимуляцию и восстанавливая баланс между D1 и D2 рецепторными путями.
Нарушение поступления информации в стриатум через таламус, ПФК или другие регионы может как отдельно спровоцировать дисфункцию ассоциативного стриатума, так и дополнить её. В таком случае для восстановления нормальной функции блокада D2-рецепторов может оказаться недостаточной, что обусловливает резистентность некоторых больных к действию антипсихотиков.
У пациентов, получающих лечение, у которых остается позитивная симптоматика, обнаружено увеличение активности таламуса, стриатума и гиппокампа. У пациентов, положительно реагирующих на прием клозапина, наблюдаются изменения кровотока во фронто-стрио-таламическом пути. Данное наблюдение может указывать на то, что прием клозапина способен устранить дисбаланс в указанных системах.

Рис 3. Психоз, как следствие нарушения работы сетей головного мозга
В некоторых случаях психоз может представлять собой сумму обширных нарушений головного мозга, включая дисфункцию различных нейронных сетей (Рис 3). Однако выраженность позитивной симптоматики различается в каждом клиническом случае и определяется преимущественно опросом. Невозможность провести опрос у животных приводит к тому, что наилучшим способом изучить позитивную симптоматику на животных моделях является использование тестов, чувствительных к воздействию на механизмы, которые лежат в основе развития психоза. Учитывая действие антипсихотических препаратов, областью, представляющей наибольший интерес, является ассоциативный стриатум.
Моделирование психоза: использование животных моделей
Использование животных моделей шизофрении может помочь определить механизмы её развития. Для этого происходит изучение дофаминовых систем животных путем воздействия на те факторы, которые теоретически способствуют развитию шизофрении. Наиболее часто используются такие поведенческие методы оценки позитивной симптоматики, как амфетамин-индуцированная локомоция и оценка дефицита преимпульсного ингибирования . Такие тесты относительно просты в исполнении, но в свете текущих знаний о патогенезе шизофрении предполагается, что они изжили свою полезность.
Амфетамин-индуцированная локомоция
Так как амфетамин способствует высвобождению дофамина в стриатуме, усиление двигательной активности после его приема (или других стимуляторов) считается наиболее простым тестом для отражения роли избыточной дофаминовой стимуляции в развитии психотических симптомов.
Считается, что амфетамин-индуцированная локомоция в значительной мере обусловлена высвобождением дофамина в лимбическом стриатуме. Локальное введение амфетамина или дофамина в прилежащее ядро у грызунов провоцирует усиление локомоции, а блокирование D-рецепторов прилежащего ядра приводит к ее ослаблению. Также специфическая активация (хематогеным способом) лимбических дофаминовых путей способствовала усилению локомоции, в то время как активация ассоциативных дофаминовых путей – нет.
Однако было выявлено несоответствие между поведенческим проявлениям у животных и результатами клинических исследований у людей: усиление локомоции у животных было вызвано высвобождением «лимбического» дофамина, а у людей обнаружена гиперактивность ассоциативного стриатума. Кроме того, такая активность оказалась более специфичной для биполярного-аффективного расстройства, чем для шизофрении.
Данное несоответствие показывает необходимость смены парадигмы для исследования позитивной симптоматики при шизофрении.
Дефицит преимпульсного ингибирования
Преимпульсное ингибирование - снижение моторной реакции организма на сильный резкий стимул, обычно звуковой, при наличии слабого предварительного стимула. Преимпульсное ингибирование является индикатором сенсомоторной фильтрации, отражающим способность центральной нервной системы фильтровать сенсорную информацию.
В силу того, что имеется возможность оценить дефицит преимпульсного ингибирования как у людей, так и у грызунов, он является наиболее изученным явлением при шизофрении. Он отражает нарушение возможности исключать стимулы меньшей значимости (неуместные) из обработки, но при этом не является специфичным симптомом шизофрении. Было выяснено, что в процессах преимпульсного ингибирования участвует как лимбический, так и ассоциативный стриатум. Таким образом, дефицит преимпульсного ингибирования не имеет специфики по отношению к избыточной дофаминовой стимуляции, которая наблюдается при шизофрении.
Возможно ли объективно оценить позитивную симптоматику у грызунов?
В свете недавних исследований с использованием ПЭТ появилась необходимость для пересмотра значимости моделей животных для оценки позитивной симптоматики при шизофрении.
Для улучшения эффективности лечения позитивных и негативных симптомов при шизофрении необходимо использовать более надежные поведенческие тесты. Важно, чтобы данные тесты можно было выполнять как у людей, так и грызунов.
Также нужно понимать, что ни один из данных тестов отдельно не может оценить позитивную симптоматику, но в комбинации они способны изолированно изучить функцию ассоциативного стриатума.
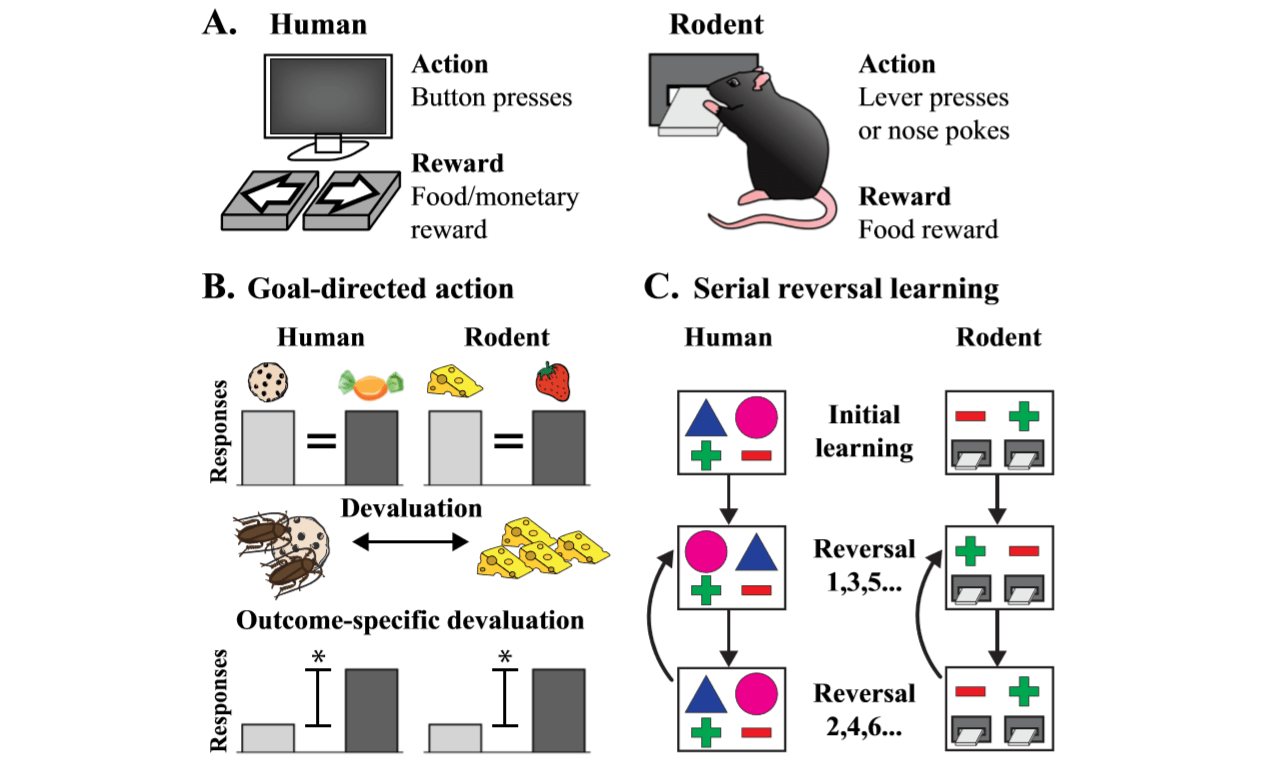
Рис 4. Сравнение когнитивных тестов для людей и для грызунов. И люди, и грызуны способны решать когнитивные задачи, требующие выполнения определенных действий для получения наград (а). Важное отличие в тестировании заключается в том, что люди получают денежные вознаграждения в то время как грызунам дается награда в виде еды; и грызунам требуется лучшая начальная подготовка для выполнения действия (нажатие на рычаг или тыкание носом). Для проведения тестирования целенаправленной деятельности (b) люди и грызуны обучаются ассоциациям двух действий с двумя отдельными наградами. Одна из наград затем обесценивается: демонстрацией видео с тараканами на одной из наград (для людей) и кормление до полного насыщения (для грызунов). Серийное реверсивное обучение (c) требует от субъекта способности различать два варианта действий, один из которых будет связан с наградой. Как только определенные критерии выбора будут выполняться, они меняются на противоположные. То действие, что раньше не приносило награду, будет вознаграждаться, а другое действие, наоборот, не будет вознаграждаться. Такое переключение повторяется до завершения теста.
Оценка целенаправленности действий: чувствительность к обесцениванию награды
Изучение целенаправленного поведения важно для понимания того, как происходит формирование связи между совершенными действиями и результатами этих действий. Кроме того, установлено, что функция ассоциативного стриатума задействована в реализации целенаправленного поведения. Оценить ее можно как у людей, так и у грызунов, используя идентичные тесты (рис 4b).
Обесценивание награды – эффективный способ оценить правильность формирования поведенческих связей типа «действие-результат». После формирования нескольких пар ассоциаций определенного действия с полученной наградой происходит обесценивание одной из наград. Здоровые люди довольно быстро выявляют ухудшение награды, и отдают предпочтение другому варианту действия. Это демонстрирует способность адаптировать свою деятельность, основываясь на полученной информацию.
Чувствительность к обесцениванию награды, зависит от функции ПФК и ассоциативного стриатума. (рис. 5a). Что важно, отсутствие чувствительности к обесцениванию награды, наблюдаемая у людей с шизофренией, представляла скорее неспособность использования полученной информации, чем нарушение механизмов вознаграждения.

Рис 5. Структуры головного мозга, задействованные в поведенческих тестах.
Оценка поведенческой гибкости: серийное реверсивное обучение
При проведении тестов с обесцениванием наград имеется недостаток: невозможно разграничить функциональный дефицит ПФК и функциональный дефицит ассоциативного стриатума. Это значит, что необходимо дополнить данный тест другим, который позволит выявить дисфункцию именно ассоциативного стриатума.
Базальные ганглии также задействованы в процессах принятия решений и, что важно, в реверсивном обучении – способности адаптировать свои решения при возникновении случайно изменяемых результатов. Обширные исследования у людей, приматов и у грызунов показали зависимость реверсивного обучения от функции орбитофронтальной коры и ассоциативного стриатума (рис 5b).
Подход к изучению позитивной симптоматики на животных моделях на уровне нейросетей.
Текущие успехи поведенческой нейронауки позволили определить структуры и системы головного мозга, участвующие в формировании сложного поведения. Используя такие техники, как оптогенетика или хемогенетика, стало возможным изучение конкретно интересующихзон головного мозга, например, ассоциативного стриатума.
Таким образом, было выявлено, что:
- нарушения функции ассоциативного стриатума могут спрогнозировать снижение чувствительности к обесцениванию награды и нарушение реверсивного обучения;
- нарушения функции ПФК прогнозирует снижение чувствительности к обесцениванию награды, но не затрагивает способность к реверсивному обучению;
- дисфункция же ОФК наоборот связана с сохраненной чувствительностью к обесцениванию наград, но снижает способность к реверсивному обучению.
Однако, как и психоз, данные нарушения могут возникать не только при шизофрении, но и при многих других психических расстройствах. В таком случае необходимо также проводить тесты, оценивающие когнитивные и другие функции. Это позволит создавать более эффективные животные модели, исследование которых позволит более подробно изучить этиологию шизофрении.
Заключение
Клозапин, разработанный в 1960-е, в настоящее время остается наиболее эффективным антипсихотическим препаратом, однако его использование ограничено побочными эффектами. Подобный застой в разработке препаратов для лечения больных с шизофренией подчеркивает главную слабость текущих исследований – недостаток эффективного сотрудничества между учеными и клиницистами.
Клинические исследования необходимы для разъяснения всех особенностей формирования и развития психоза и непосредственно шизофрении. Полученные результаты помогут в создании животных моделей, которые будут основаны на более актуальных данных, чем сейчас.
Использование таких моделей позволит разработать более совершенные и объективные методы оценки поведенческих особенностей, возникающих при шизофрении. Также на животных моделях возможно проведение инвазивных манипуляций, которые помогут подробнее изучить нейробиологические процессы, лежащие в основе развития психоза при шизофрении.
Материал подготовлен в рамках проекта ProШизофрению - специализированного раздела официального сайта Российского Общества Психиатров, посвященного шизофрении, современным подходам к её диагностике и лечению.
Подготовил : Долгов В.В.
Источники : Kesby J.P. et al. Dopamine, psychosis and schizophrenia: the widening gap between basic and clinical neuroscience. Transl Psychiatry. 2018 Jan 31;8(1):30. doi: 10.1038/s41398-017-0071-9.
Параноидальный психоз и шизофрения – это распространенные психические расстройства, которые имеют схожую симптоматику. Именно это часто вызывает трудности при диагностике и последующем лечении патологии. Чем отличается параноидальный психоз от шизофрении? Выделяют несколько отличий одного явления от другого, которые нужно учитывать при постановке диагноза.
Схожие черты
Данные патологии имеют следующие схожие признаки:
Чем отличается паранойя от шизофрении: основные признаки
Шизофрения – это заболевания, при котором также могут возникать различные бредовые расстройства (как и при психозах параноидального типа). Однако именно при психозе бред носит устойчивый характер, он не подвержен какому-либо динамическому развитию, всегда поддается стойкой систематике (так называемый паранойяльный синдром ).
При психозе возникает фабула преследования и неконтролируемая ревность, при этом для такой патологии нехарактерны галлюциногенные явления (это еще одно отличие от шизофренического расстройства).
В большинстве случаев психоз параноидального типа возникает у пациентов молодого возраста, что касается шизофрении, то она может возникнуть на любом этапе жизни.
За редким исключением при психозе не наблюдаются симптомы, присущие шизофрении (автоматизм и апатия). Зная эти принципиальные отличия, психиатр может отграничить одно заболевание от другого при проведении различных тестирований во время диагностики.
Специфические признаки шизофрении
Чтобы отличить параноидальные и шизоидные проявления, нужно знать устойчивые симптомы шизофренического расстройства, которые позволят поставить точный диагноз. Вот эти основные симптомы:
- аутизм (человек не может взаимодействовать в обществе, он живет в своем, вымышленном мире);
- уменьшение аффективного состояния (так называемая эмоциональная бедность, чувство апатии);
- расстройство мышления (нарушение адекватных ассоциаций);
- чувство вмешательства посторонних лиц в мыслительный процесс;
- эмоциональная неадекватность, совершение нелепых поступков, постоянная бездеятельность.
- постоянный надзор и предотвращение действий, которые могут быть социально опасными;
- взаимодействие с пациентом на принципах сотрудничества и взаимопонимания;
- контроль за регулярным приемом медикаментов;
- своевременное выявление побочных эффектов от медикаментозной терапии.
- маниакально-депрессивный психоз;
- шизофрения.
- кататония (моторное возбуждение или кататонический ступор);
- гебефрения (преобладает непредсказуемое дурашливое поведение);
- параноидная шизофрения (с галлюцинациями и бредовыми идеями);
- Schizophrenia simplex (затяжное течение; надлом в линии жизни).
- предрасполагающие факторы;
- соматические факторы;
- психореактивные факторы.
- изоляция больного;
- медикаментозное лечение;
- психотерапия и социотерапия.
- Непосредственно страдание преодолевается лекарственными препаратами.
- Близкие больного подготавливаются к своей особой роли в его судьбе.
- Лечение проводится в русле подхода позитивной психотерапии.

Особенности лечения этих заболеваний
Поскольку параноидальный бред характеризуется стойкостью своего проявления, в отличие от шизофрении лечение часто бывает малоэффективным. Специалисты назначают лекарственные препараты, направленные на уменьшение тревожности, особенно психотропные средства необходимы при выраженной агрессии больного.
Что касается шизофренического расстройства, то такое состояние часто характеризуется депрессивными настроениями, чувством апатии и кататоническим синдромом (нарушение двигательной активности, вялость или полное отсутствие движений). Для устранения этих симптомов специалист может назначить стимуляторы для активизации отдельных участков головного мозга.
Возможные осложнения
Если своевременно не начать терапию при психозе и шизофрении, заболевания будут достаточно быстро прогрессировать. Вследствие этого возникают постоянные суицидальные намерения, больной может проявлять неконтролируемую агрессию по отношению к окружающим, что делает его опасным для общества.
На поздних стадиях заболеваний пациенты неспособны самостоятельно обслуживать себя и принимать пищу, поэтому они нуждаются в постоянном уходе. Если диагностировать патологию на ранней стадии и назначить эффективные медикаменты в сочетании с психотерапией, в период ремиссии больные вполне могут вести социальную жизнь и поддерживать нормальное психическое состояние в амбулаторных условиях.
Основные мероприятия по уходу за больным шизофренией и психозом
При острых приступах пациенту необходимо обеспечить следующее:

На последующих стадиях основная цель лечения – восстановить трудоспособность пациента и обеспечить ему надлежащую социальную реабилитацию. При этом необходимо убедить больного продолжать поддерживающую терапию, которая позволит ему нормализовать свое состояние.
В период ремиссии важно вовлечь пациента в посильную для него трудовую деятельность и поддерживать нужный уровень социальной активности. На этой стадии также практикуется поддерживающая терапия, которая позволит предотвратить наступление острой стадии.
Таким образом, параноидальный психоз и шизофреническое расстройство представляют собой заболевания, которые отличаются схожей симптоматикой и проявлениями. Тем не менее, они различаются нюансами лечения, поэтому диагноз должен ставить опытный психиатр после проведения многочисленных тестов и бесед с пациентом, а также после анализа соматических симптомов. В большинстве случаев лечение двух патологий осуществляется в стационарных условиях, при этом пациентам назначаются антидепрессанты и психотропные препараты.
Шизофрения и эндогенная депрессия
Способность поставить под вопрос общепринятые нормы и жить на краю действительности
Определение
В то время как маниакально-депрессивный психоз представляет собой относительно гомогенное заболевание с маниакальной симптоматикой, шизофрению подразделяют на следующие формы:
Что значит «эндогенный»? Понятие эндогенности не содержит никакой информации о симптоме или этиологии. Интерпретации соответственно тоже различны. Одни считают, что эндогенный - значит идиопатический, т.е. изнутри возникающая болезнь; другие называют эндогенное наследственным. Есть и иные мнения: эти заболевания имеют еще неизвестную соматическую причину. И, наконец, эндогенный воспринимается иногда как криптогенный, т.е. обладающий неизвестной этиологией. Таким образом, слово «эндогенный» всего лишь вспомогательное.
Такие исследователи шизофрении, как Bleuler (1972), Jan-zarik (1959) и Sullwold (1975, неопубликованная рукопись), основывались на следующей формуле: в возникновении и симптоматике психозов следует учитывать три категории:
Спор в настоящее время идет скорее о том, какой вес имеют отдельные факторы. Этот вопрос имеет не только научное значение: от его решения зависит, как будут лечить пациента. При этом возможны три крайних терапевтических подхода:
Симптоматика
Маниакально-депрессивный психоз: маниакально-депрессивный психоз, называемый иначе циркулярным, или аффективным, психозом, характеризуется относительно однотипной клинической картиной: при депрессии преобладает тоскливое, подавленное настроение, замедленность движений, заторможенность мышления. Этому могут сопутствовать другие симптомы: дневные колебания настроения, потеря массы тела с отсутствием аппетита, запоры, бессонница, аменорея, снижение либидо, суицидальные идеи и деперсонализация. Наивысшая опасность суицида наблюдается при выходе из депрессии, когда исчезает двигательная заторможенность.
При мании господствует повышенное настроение, общая расторможенность и повышенная активность, ускоренное мышление и речь.
Наконец, встречается смешанное состояние, в котором можно выделить депрессивные и маниакальные элементы, отчасти они могут чередоваться во времени. Типичным признаком маниакально-депрессивного психоза является отсутствие дефекта личности по излечению каждой его фазы.
Шизофрения: шизофрения может иметь различную клиническую картину. Крепелин (1883) считал признаком шизофрении раннее слабоумие. Понятие «шизофрения», что означает расщепленное сознание, было введено Bleuler (1983). Шизофрения считается типичным личностным нарушением. Сферы памяти, интеллекта, а также мышления никогда не нарушаются первично. Психоз приводит, согласно существующим описаниям, к потере контакта с окружающим миром (контакты) и погружению в неестественный психотический мир. Появляются следующие первичные симптомы: эмоциональные расстройства, нарушения мышления и патология личности. Вторичными симптомами считаются кататонические явления (двигательные нарушения), галлюцинации (нарушения восприятия) и бредовые идеи.
Транскультурный аспект и эпидемиология
Так называемые эндогенные психозы относятся к той сфере, в которой духовные отцы психиатрии расходятся во мнении. Психиатрия разделилась на два лагеря: одно направление называется биологической психиатрией, другое - социальной психиатрией. Оба они занимаются проблемой психозов, однако каждое исходит из своих абсолютно несхожих с другим принципов. Такое разделение на фракции поддерживается уже тем, что условия возникновения психозов прояснены так же, как развитие рака или ревматизма.
Это научная сторона дела. То, что касается пациентов в целом, выглядит куда хуже. Душевнобольной человек в связи
со своим аномальным поведением всегда бросается в глаза. Но реакция на это необычное поведение различна в зависимости от исторической и этнологической ситуации. Душевнобольной человек по-разному воспринимался в различных общественных группах. Можно выделить различные модели установок к психозам: обожествление, демонизация, прегрешения; генетическая модель, модель влияния окружающей среды. Таким образом, больной то воспринимается как взятый демоном, духами, дьяволом, то считается избранным и особо одаренным; то больной может бичевать себя за содеянные грехи, то винить своих предков; то он приговорен к своей болезни генетической, т.е. унаследованной, программой, то, согласно последней модели, во всем следует винить исключительно окружающий мир. Вместе с изменением понимания душевных болезней менялось и отношение социального окружения к больным. Для примера: если при модели обожествления больного он был неприкосновенен, то при демонической модели из больного любыми способами пытались выгнать демонов: клизмами, побоями, отвратительными запахами, неблагозвучной музыкой, пытками и истязаниями. В новейшую историю перешло понемногу от каждой из этих моделей. Свирепые методы в прежних психиатрических клиниках свидетельствуют об этом: больных часами держали в горячих или холодных ваннах, в центрифугах. Вероятно, частое применение шоковых методов, начиная с введения инсулина и кардиозола до электрошока, следует рассматривать с этой же точки зрения.
Беспомощность ведет к насилию не только в воспитании, но и в психиатрии. В сравнении с теми временами положение пациентов сегодня намного улучшилось. Существенный вклад в это, несомненно, внесла разработка специализированных лекарственных препаратов. Однако с одной проблемой пациентам еще приходится бороться: их болезнь стоит на последнем месте в шкале престижности и разделяет его с венерическими заболеваниями. В соответствии с этим общественное мнение в отношении психиатрических пациентов обычно выражается негативно. Слова «душевнобольной», «шизофрения» или «дом для душевнобольных», даже «психиатрический» употребляются нередко как ругательства. Порог терпимости к душевнобольным людям, которые ведут себя иначе, чем большинство, потрясающе низок.
В восточных странах эта проблематика представляется несколько иначе. Здесь пациенты, которые живут в тесных связях с большой семьей, как можно дольше остаются в лоне семьи. Это часто препятствует выделению больного члена семьи. Окружающие бывают сильно озабочены болезнью, постоянно приходят с предложениями помощи, подарками и тому подобное. Но это в свою очередь тоже таит в себе опасность, что методы народной психотерапии окажутся менее объективными, а их эмоциональность окажется обременительной, стесняющей и пугающей больного. Так может получиться не потому, что общение оказывает патогенное влияние, а потому, что народная психотерапия менее дифференцирована и не удовлетворяет всех потребностей больного.
Pfeifer (1967) сделал наблюдение, что душевнобольные в различных культурных кругах более похожи, чем здоровые индивидуумы. Транскультурные психиатрические исследования могут отличить, согласно Hinterhuber (1987), существенное и универсальное от краевых феноменов и неважного.
Обзор литературы
Именно больным шизофренией раньше, как, впрочем, и сегодня, приписывали особенные способности. Так, сильно впечатляли патетика, высокий стиль и глубокий смысл их высказываний. Ясперс (1948) наделял их сублимированным пониманием и духовным прозрением.
Вопросы об угрозе развития шизофрении и указывающих на это заболевание симптомах и сигналах были изучены Sullwold (1975). Особенно отчетливо эти исследования указывают на нарушения в процессе мышления и особенности речи говорящего, также часто встречаются жалобы на моторику. Больные не справляются с обыденными заботами, запускают домашнее хозяйство, перестают следить за собой и т.д. Распорядок дня перестраивается, так как привычки оказываются утраченными и все следует продумывать заново. Это начинается незадолго до разгара болезни. Amman (1987) обсуждает феноменологию, генез и лечение шизофрении на базе модели личности динамической психиатрии, которая рассматривает человека в совокупности с его групповой динамикой, социально-энергетическими и структурными аспектами.
Пословицы и народная мудрость
Вести двойную политику; каждому человеку свойственно заблуждаться; как в сумасшедшем доме; у тебя «не все дома»; ты сводишь меня с ума; «Многие не теряют разума, так как у них его нет» (Шопенгауэр)> «Как только открываешь рот, так сразу начинаешь ошибаться» (Гете)’, «Заблуждения человека делают его только любезнее» (Гете).
Притча: «Вылеченный бред»
Аспекты самопомощи: развитие шизофрении с точки зрения позитивной психотерапии
Поскольку мы выше изложили симптомы различных форм психоза, может сложиться впечатление, что мы здесь имеем дело с той же нозологией, что и в терапии или хирургии: боли в правой подвздошной области, тошнота и доскообразный живот относительно четко указывают на аппендицит. Нет, психозы как раз в меньшей степени можно диагностировать однозначно. В психиатрической клинике Бюргера-Принца в Гамбурге в большинстве случаев устанавливают диагноз маниакально-депрессивного психоза, в то время как недалеко от Цюриха, резиденция Блейлера и место рождения самого понятия шизофрения, чаще диагностируют шизофрению.
Само правило, согласно которому сочетание болезни с дефектом личности указывает на шизофрению, а отсутствие дефекта личности - на маниакально-депрессивный психоз, больше не подтверждается специалистами. И на течение шизофрении тоже, как установил Блейлер (1983), можно повлиять. Таким образом, заключение об окончательности диагноза также оказывается недопустимым.
По нашим наблюдениям, очень многое подтверждает преимущество модели влияния особых факторов при развитии шизофрении и так называемых эндогенных депрессий. Это означает, что мы должны учитывать как наследственные факторы, так и соматические условия, и психосоциальную среду в качестве возможных причин заболевания. Правда, последний аспект в психиатрической практике обычно упускают из виду. Это дает нам повод уделить ему особое внимание в психотерапии.
Все клинические варианты, которые протекают с явлениями дереализации, диагностически превращают в Schisophrenia simplex. Провоцирующие ситуации типа профессиональных перегрузок, семейных конфликтов или проблем, связанных с будущим, при этом легко игнорируются. Подобные происшествия расцениваются лишь как разрешающие факторы, благодаря которым текущая по своим законам болезнь у предрасположенной к ней личности становится заметной.
Heinrich (1984) указывал на то, что тяжесть шизофренического заболевания и вместе с тем необходимость содержания больного в стационаре, помимо других факторов, определяется образовательным уровнем пациента и его социальным статусом. Schuettler и соавт. (1979) установили, что одинокие пациенты, в отличие от состоящих в браке, значительно труднее достигают ремиссии. У большого числа обследованных больных с шизофренией в анамнезе присутствовали один или несколько следующих факторов: внебрачное рождение родителей, развод родителей, воспитание в приютах и детских домах, чрезмерная строгость и жесткость в воспитании, алкоголизм и криминальное поведение родителей. Все эти данные указывают на влияние социальных факторов на развитие и степень тяжести заболевания.
На этом основывается и психотерапевтический подход. Разумеется, следует считаться с особыми условиями психоза. Говоря языком позитивной психотерапии, при неврозе затронуты одна или несколько актуальных способностей, при психозе, по-видимому, страдают базовые способности. Процесс психотерапии при психозах ориентируется на представленные результаты. Это означает: не только больной нуждается в психотерапии, но и его семейное, а иногда и служебное окружение.
Стратегия вырастает из трех отправных моментов:
Так называемая деперсонализация, например, выражается в том, что больной пренебрегает своими собственными интересами: он не умывается (чистоплотность), замыкается в себе (контакты), оставляет вокруг себя невероятный беспорядок (некоторые больные, напротив, стремятся к идеальному порядку), формы обхождения с окружающими становятся своевольными и грубыми (учтивость), он не отвечает за свои обязанности (деятельность/пунктуальность). Эти симптомы чаще всего имеют общественную значимость и становятся критериями того, как социальная группа принимает или отвергает больного.
Позитивную психотерапию можно применять особенно успешно для лечения шизофрении, так как лечение может быть ориентировано на типичные симптомы шизофрении и нацелено на ресоциализацию больного. При этом учитываются наряду с жизненными событиями и ситуативными данными прежде всего такие высказывания, которые воспроизводят установки пациента и его окружения к актуальным способностям и сферам жизни. Собираются не просто чистые факты и даты, а еще и установки как носители концепций пациента и его близких. Таким образом, могут быть учтены как факторы, отвечавшие за возникновение симптоматики, так и в известной мере провоцирующие условия окружающей среды. В то время как психиатрические методы в соответствии с моделями шизофрении систематически разбирают картины симптомов, мы систематически рассматриваем актуальные способности и сферы способностей к любви и познанию. Тем самым мы завоевываем понимание пациента, которое в некотором отношении отличается от психиатрического подхода, что раскрывает перед нами новые терапевтические возможности. Есть существенная разница в том, говорю ли я о нелепом поведении или вместо этого дифференцирую, какое поведение является нелепым и какие концепции оправдывают такое поведение больного.
Лекарственные препараты следует назначать в соответствии с картиной болезни. При депрессиях оправдано назначение прежде всего антидепрессивных препаратов. Применение седативных и транквилизаторов, наоборот, представляется сомнительным, так как тревога и страхи могут заостриться, от чего возрастает опасность суицида. Таким образом, при неуверенности всегда следует назначать антидепрессанты. Прежде всего необходимо учитывать тот момент времени, когда медикаменты отменяются. В случае преждевременной отмены могут возникнуть серьезные осложнения. Пациент в такой ситуации может совершить суицидальную попытку.
При шизофрении прежде всего, следует назначать нейролептики. Применение медикаментозной терапии может уменьшить страдания больных. Чего не могут сделать лекарства, так это изменить внутренние условия конфликтов и внешний, межличностный конфликтный очаг.
В моих транскультурных исследованиях я обнаружил у больных шизофренией значительно большую чувствительность по отношению к конфликтам, в то время как члены их семей при этом часто оставались к ним равнодушными. При параноической форме: акцентирование фантазии и традиции (например, в форме бреда справедливости, религиозного бреда, бреда верности, бреда учтивости и пр.). При гебефренических формах: способность избегать требования деятельности (актуальные способности), ставить их под сомнение. При кататонии: склонность двигательно ограничивать себя или, наоборот, впадать в некоординируемое возбуждение. Эти наблюдения еще можно пересмотреть: каково содержание бреда? Какие актуальные способности еще относительно стабильны (дифференциально-аналитический опросник - ДАО; Peseschkian, 1977)? Какие сферы затрагивает симптоматика? Прежде чем выносить больному приговор об «эндогенности» или «врожденности», нужно выяснить, что же до этого с ним произошло. Следует подключать к этому семью и социальную среду в качестве терапевтов.
Терапевтический аспект: пятиступенчатый процесс позитивной психотерапии при шизофрении и эндогенной депрессии
Описание случая: «Аффективный психоз»?
«У меня сильная депрессия и страхи. В течение трех лет я нахожусь на лекарственном лечении, 6 нед. провела в психиатрической клинике. Сильно страдает моя способность концентрироваться. У меня плохое взаимопонимание с моим другом. Он делает такие вещи, которые сводят меня с ума, он делает такие вещи, о каких не прочтешь ни в одном романе. (Вопрос терапевта: «Что Вы имеете в виду?») Можете Вы себе представить, вместо того чтобы выдавливать зубную пасту снизу из тюбика, он давит в середине. свое бритвенное лезвие он оставляет в том же виде, как когда он им попользовался, а я должна его за ним мыть. Если он сходит в туалет, то обязательно оставит после себя капли мочи на унитазе. Если у него понос, и не все смывается водой, он так это и оставит. Щетку для унитаза он вообще не использует. Меня воротит от этого, меня это убивает! Я думаю об этом каждый раз, когда вижу его. И что просто безумно: чтобы туалет был чистым, он не заботится. Но ему недостаточно, чтобы раковина была просто чистой, ему нужно, чтобы она была сухой и блестящей. Я иногда думаю, почему я должна это делать, ну сделай же сам! Но каждый раз, когда я вижу это безобразное лезвие или грязный туалет, мне становится не по себе, и, в конце концов, я все это мою!» (медсестра 32 лет, имеет дочь от первого брака, клинический диагноз: аффективный психоз).
Все эти высказывания указывают на сенсибилизированные сферы и свидетельствуют о том, что один или несколько социальных партнеров постоянно раздражают эти сферы в форме микротравм. Для многих больных в противоположность их партнерам факторы, вызывающие конфликты, уже не являются просто мелочами.
Актуальные способности могут стать содержанием фантазий. Так, представления о вере, сексуальности или трудолюбии/успехе могут прогрессивно заполнять все интуитивное мышление человека. Это превращает своеобразные предположения в бредовые идеи, в которых переживаются и конструируются фантастические взаимосвязи, которые, как правило, относятся к определенным сферам и актуальным способностям. С этой точки зрения можно рассматривать также классические картины бредовых идей:
Бред ревности: фантазии в сфере сексуальности, верности, доверия и сфере ощущений.
Бред величия: фантазии в связи с религией, деятельностью/успехом, престижем, бережливостью, общением и в сфере разума.
Бред преследования: фантазии, справедливость, послушание (уклонение и подчинение в отношении мнимых всемогущих авторитетов) и сфера разума.
Своеволие содержания бредовых представлений затрудняет наше понимание больного с бредом, а также того, что он думает. Вследствие этого углубляется социальная изоляция больного и его внутреннего мира. Поэтому еще важнее становится для терапевтического процесса идентификация с чужими переживаниями и образом мыслей пациента. Поскольку полная идентификация представляется затруднительной и несколько опасной для терапевта, то наиболее подходящей можно считать частичную идентификацию (Peseschkian, 1977а).
Пациентка очень интенсивно среагировала на притчу «Вылеченный бред». Для нее оказалось несложным идентифицироваться с героем этой притчи:
Эта история очень импонирует мне, хотя я даже не знаю точно, почему. Я теперь пытаюсь понять: это корова, готовая принести себя в жертву, чтобы прокормить людей? Или это стремление к смерти? Или и то, и другое? - Когда я мысленно возвращаюсь к тому моменту, когда я впервые прочитала притчу, то тогда мне больше всего понравились мудрость и отвага Авиценны, его необычный способ решения проблемы. Да, это меня очень впечатлило.
При переносе всего этого на себя у меня снова всплывают воспоминания о тех сказках, которые я больше всего любила в детстве, например «Девушка, которая спасла принца». Теперь я спрашиваю себя, хочу я быть спасателем или спасенной? Здесь мне вспоминается один мой сон, который приснился мне около года назад и по сей день очень четко стоит перед моими глазами: я все преодолела без волнения - закрытая могила - моя дочь Улла довольно улыбается, полулежа в кресле, окруженная игрушками - фигура из картона, о которой голос сказал мне, что это воплощение моих мыслей о самоубийстве:
Я должна войти в холодную воду, но когда я уже там, я осознаю, что вода приятно теплая. По этой воде вброд (она достигала моих колен) я иду к большим воротам, за которыми, я знаю, лучшая жизнь. Ворота открылись внутрь - против течения воды, что меня очень удивило. Теперь я вижу, что за воротами находятся зеленый луг, деревья, голубое небо и солнце. Но перед этими воротами стоит человек. Он стоит совершенно тихо и спокойно, протягивая ко мне руки. Тут я замечаю, что у него нет правой руки. Я замечаю, что он этим жестом что-то хочет мне сказать, и поэтому я не могу идти дальше в ворота. Я раздумываю над тем, почему у него нет правой руки и какое значение это может иметь. На этом я просыпаюсь.
Потом я прочитала у Перлза в книге о гештальт-терапии: «Правая рука это обычно мужская часть человека, а левая - его женская часть. Правая сторона - это агрессивная, активная и выдающаяся часть, а левая - восприимчивая, чувствительная, открытая часть».
Следовательно, у меня не хватает мужества, чтобы вырваться! Поэтому я поражаюсь мудрости и мужеству Авиценны, потому что я хотела бы так же, как он, или мне бы хотелось, чтобы пришел такой Авиценна и помог мне, вылечил меня, как в той притче о вылеченном бреде?
Я хочу иметь свою правую руку, чтобы суметь пойти дальше. Но как заставить подобное вырасти? Здесь я не вижу просвета!
Были проанализированы актуальные способности аккуратность, контакты, а также единство. Лечение было проведено в форме 15 сеансов партнерской терапии.
ДАО и в других случаях облегчает понимание сильно дифференцированной самооценки, что, казалось бы, невозможно при бредовых расстройствах. Вот один хороший пример (Peseschkian, 1979): речь шла о 51-летней пациентке, чье заболевание характеризовалось специалистами сначала как параноидно-галлюцинаторный психоз, затем как хроническое бредовое заболевание. У нее ведущей темой была справедливость, которая основывалась на множестве пережитых ситуаций справедливости и несправедливости. Казалось, будто у нее срабатывала какая-то особая «программа справедливости», которая время от времени приводила ее к потере контроля над реальностью. В описанном выше случае болезни медсестры 32 лет, как и в большинстве случаев шизофрении, можно выделить три терапевтические возможности, взаимосвязанные, как звенья одной цепи:
1) Учитывать позитивные способности: в терапевтический процесс вовлекаются конфликтные актуальные способности и корреспондирующие с ними стабильные способности. При этом речь идет о том, что пациент, с одной стороны, на базе способностей, которыми он обладает, достигает известной стабильности, с другой - он в процессе тренинга прорабатывает негативную симптоматику других актуальных способностей. У пациентки с аффективным психозом мы обсуждали в русле позитивной психотерапии аккуратность и там, где она вела себя в соответствии с реальностью, не скупились на похвалу и признание. Целью было восстановить утраченную уверенность в себе и достичь той выносливости, которая позволила бы выдержать хотя бы последующий поведенческий тренинг. В таком же ключе были проработаны и другие актуальные способности.
2) Бережно относиться к пациенту: именно больные с шизофренией, чей мир переживаний кажется таким лабильным и опасным, лучше отвечают на те терапевтические методы, которые не являются прямолинейными, а позволяют щадить пациента. Такими медиаторами в позитивной психотерапии являются концепции и контрконцепции, мифы и притчи. При этом срабатывает способность, которая обычно очень сильно развита у больного с шизофренией,- это фантазия и воображение. Пациента, который и без того уже ограниченно контролирует свою реальность, не заставляют при этом преждевременно контролировать ее, но он может внутри сферы фантазии попробовать решить свои конфликты.
3) Семья как терапевт: для возникновения шизофрении и ее течения большую роль играет реакция окружающих на больного. Отношение к выздоровлению или улучшению или реабилитации также тесно связано с реакцией окружения на больного и его симптоматику. Schuetter и соавт. (1979) установили, что минимальные улучшения обнаруживались в группе тех больных с шизофренией, близкие которых были готовы помочь, но относились к заболеванию необъективно. В этой группе были, прежде всего, чрезмерно заботливые родители и супруги. Самый лучший результат наблюдался в группе с отзывчиво-объективным поведением близких. Поразительно, что отвержение больных оказалось менее вредным, чем отзывчиво-необъективное отношение к ним. Позитивная психотерапия считает близких людей существенными носителями терапии. Именно там, где непосредственного терапевтического влияния на больного не оказывается, может быть, как нельзя лучше выполнена терапевтическая задача. Этот метод необходим хотя бы потому, что пациент с шизофренией нуждается в длительном объективном внимании. У терапевта он бывает 1 - 2 раза в неделю, а его близкие проводят рядом с ним ежедневно от 8 до 24 часов. Уже в связи со значительными временными возможностями и более частыми контактами они могут намного интенсивнее влиять терапевтически или патогенно. Именно терапевтические мощности следует использовать при лечении пациента с шизофренией. С близкими больного в процессе пятиэтапного плана лечения проводится:
- обучение дистанцированию от конфликтных форм общенияс пациентом;
- прорабатываются разногласия (прежде всего, анализируется относительность ценностей и неповторимость);
- проводится селективная поддержка в отношении отдельных актуальных способностей и поведенческих программ в связи с этим;
- вербальное общение с больным, например, попытка при помощи обсуждения в семье найти решения конфликтов и в рамках расширения системы целей, облегчая самореализацию пациента, не становясь, однако, у него на пути.
Прежде всего, из моих наблюдений следует, что близкие больного очень сенсибилизированы к разногласиям, которые связаны с взаимодействиями с больным на стадиях привязанности, дифференциации и отделения. Особенно часто мы сталкиваемся с ситуациями, когда изоляция пациента осложняется большой привязанностью близкого человека к нему или когда больной, испытывавший прежде зависимость от близких и привязанность к ним, вдруг отвергается ими или чувствует себя отверженным. Как правило, в жизни таких пациентов практически не происходило дифференциации. Чтобы было возможно в принципе нормальное взаимодействие, при котором, как в случае привязанности, так и обособления, не возникало чувства вины, полезно указать близким на лежащие в основе разногласия. В процессе моей психиатрической и психотерапевтической деятельности я смог установить, что пребывание в психиатрической больнице обычно имеет преходящий эффект, причем пациенты после выписки менее восприимчивы к психотерапии, чем до госпитализации. Возможно, при помещении больного в стационар наступает кризис доверия, так как предпринимаемые меры в большинстве случаев сводятся лишь к медикаментозному лечению и изоляции больного. При этом срабатывает легко обнаруживаемый эффект госпитализации. Возможно, существовавшие еще более или менее стабильные сферы рассыпаются в прах и поглощаются негативным болезненным сознанием, что часто характеризуется поразительной безнадежностью. Если говорить о мало-мальски обнадеживающих результатах, следует, прежде всего, спросить: что же происходит с больным? И в этом случае речь меньше всего идет о дилемме между злым роком и известной долей халатности. Многократно беседуя с коллегами, я постоянно получаю подтверждение их неудовлетворенности психиатрическими методами лечения шизофрении, которые больше похожи на отказ от помощи больному. Вероятно, проблема заключается все же в предлагаемой больному модели болезни и видении человека вообще, причем даже в этом главенствует общественная норма бережливости, которая скорее позволит смириться с расходами вследствие постоянных рецидивов заболевания, нежели с попытками при помощи интенсивного разнонаправленного процесса достигнуть постепенной реабилитации больного.
Психиатрические больницы следует преобразовать в консультации, терапевтические центры и дневные стационары, где и сами пациенты и их родственники будут обучаться своим терапевтическим функциям и настраиваться на совместную работу.
При остром приступе шизофренического психоза следует прежде всего правильно расценить первое проявление психоза. Клинически острый приступ может развернуться и как второй приступ или как последующее проявление психоза, после того, как больной более или менее длительное время находился в состоянии полной ремиссии. Терапевтически в обоих случаях это одна и та же проблема, хотя лечебный прогноз не будет сходен, если это относится к второму или третьему приступу заболевания.
Острый приступ наиболее характерен для периодических и приступообразно-прогредиентных типов течения шизофрении. Выбор нейролептика зависит от клинической характеристики острого приступа.
В тех случаях, когда больной находится в состоянии психомоторного возбуждения , если он напряжен, агрессивен, враждебен и т. д., первоочередная задача психиатра - быстро успокоить больного, в кратчайший срок сделать его безопасным для окружающих, предотвратить возможные попытки к самоубийству, а затем включить его в жизнь отделения. Для этой цели наиболее пригодны нейролептики с так называемым широким спектром действия (Bieitband no Arnold или Basis-neuroleptika no Gross и Kaltenback). По данным Arnold, нейролептик^ применяемый для купирования возбуждения, должен обладать следующими свойствами:
1) вызывать сильное затормаживающее действие;
2) оказывать быстрый эффект не позднее чем через 30 минут после введения препарата;
3) быть пригодным для парентерального введения;
4) обладать достаточно длительным действием (10-12 часов);
5) не вызывать серьезных побочных явлений.
Современная клиническая практика , подтверждаемая нашим опытом, показывает, что наиболее пригодными препаратами, отвечающими упомянутым выше требованиям, является хлорпротиксен, хлорпромазин и левомепромазин. Дозировка этих препаратов определяется состоянием больного, который должен находиться под строгим наблюдением. Не следует забывать, что базис-нейролептики, особенно в начале их применения, вызывают сильный снотворный эффект, хотя это неявляется абсолютно необходимым, но, разумеется, не приносит и вреда. Если не удается купировать сильное возбуждение, рекомендуется препараты комбинировать.
Gross и Kaltenback считают, что базис-нейролептики следует сочетать с диазепамом (седуксен) по 20-30 мг внутримышечно или внутривенно. Те же авторы, имеющие большой опыт лечения психотропными средствами, утверждают, что наиболее выраженный седативный эффект свойствен комбинации клопентиксола (сординола) внутривенно и диазепама (седуксена) внутримышечно. Мы также убедились в том, что прибавление к нейролептику с широким спектром действия хлордиазепоксида или диазепама значительно усиливает его затормаживающее действие и тем самым данный нейролептик более эффективно купирует психомоторное возбуждение.
При особенно тяжелых случаях возбуждения можно прибегнуть к комбинации нейролептиков с затормаживающим действием и гипнотиков. Kielholz отмечает, что внутривенное введение 50-200 мг промазина также вызывает быстрый успокаивающий эффект. Как утверждает Arnold, прибавление к хлорпротиксену 1-2 ампул прометазина (фенергена) усиливает его действие.
Следует подчеркнуть, что в качестве основного нейролептика хлорпротиксен более пригоден, чем хлорпромазин, не только потому, что первый действует сильнее и длительнее, но и потому, что он менее токсичен, а главное - не вызывает аллергических реакций у обслуживающего персонала.
Погружение больного в длительный сон с целью купировать возбуждение, как это предлагали некоторые психиатры в свое время, не считается лучшим из средств. Принцип современного лечения шизофрении - скорейшее приобщение больного к жизни отделения, больницы и применение других методов, главным образом трудо- и психотерапии.
Описанная выше начальная затормаживающая терапия должна быть продолжена до тех пор, пока больной полностью успокоится и станет доступным для второй фазы нейролептического лечения, направленного теперь против ядра психоза. Эту вторую фазу, которая продолжается до наступления ремиссии, можно назвать антипсихотической (антишизофренической). Она отличается от третьей фазы - так называемой поддерживающей терапии, которая занимает свое особое место в целостном комплексе нейролептического лечения шизофрении. На этом вопросе мы останавливались подробно во введении в психофармакологию.
Материалы подготовлены и размещены посетителями сайта. Ни один из материалов не может быть применен на практике без консультации лечащего врача.
Материалы для размещения принимаются на указанный почтовый адрес. Администрация сайта сохраняет за собой право на изменение любой из присланных и размещенных статей, в том числе полное удаление с проекта.
Психоз
Разновидности и классификация болезни
Экзогенные — внешним источником заболевания могут быть промышленные яды, инфекции (грипп, сифилис, тиф, туберкулез), наркотики, а также сильный стресс. Главной же причиной развития является — алкоголь, злоупотребляя который может вызвать металкогольный психоз.

Депрессивный психоз длится от 3 месяцев до года и связан с патологией головного мозга, депрессия при этом начинается незаметно и медленно. Основные признаки заболевания: постоянно сниженное настроение, физическая и психическая заторможенность. Эта форма психоза свойственна высокоморальным, хорошим людям. Больной думает только о себе, винит себя, ищет «промахи» и недостатки. Мысли человека сосредоточены вокруг своей личности, своих ошибок и своих недостатков. Человек не сомневается, что ничего хорошего в его жизни не было и не будет, в таком состоянии он может наложить на себя руки. При депрессивном психозе состояние хуже всего утром, а к вечеру оно поднимается, этим заболевание противоположно неврозу, при котором напротив, настроение ухудшается к ночи.
— Психоз переводится с греческого как душевное расстройство, само слово состоит из двух других душа и нарушение состояния.
— ZNF804A — геном, ассоциированный с психозом.
— По статистике, больные психозом реже совершают преступления, чем психически здоровые люди.
Расстройства настроения могут быть депрессивными, при этом пациент практически не ест, вялый, мало двигается и общается, настроен пессимистично, всем недоволен, плохо спит. При маниакальных расстройствах симптомы противоположны.
Причины болезни
2. Травмы головного мозга – болезнь может развиться через пару часов или недель после травмы.
3. Инфекционные заболевания — расстройство психики может вызвать интоксикация после перенесенного паротита, гриппа, болезни Лайма, малярии, лепры.
4. Интоксикация головного мозга – зачастую связана с приемом различных веществ, таких как наркотики (амфетамин, героин, LSD, опий, PCР) и лекарства (кортикостероиды, сердечные гликозиды, сульфаниламидные и противотуберкулезные средства, диуретики, НПВС, клофелин, Н2-гистаминоблокаторы, антибиотики).
5. Алкоголизм – психоз, как последствие постоянного употребления алкоголя в больших объемах встречается не редко, при этом происходит отравление организма и нарушение функционирования нервных клеток.
6. Патологии нервной системы: эпилепсия, рассеянный склероз, болезнь Альцгеймера, инсульт, височная эпилепсия и болезнь Паркинсона.
7. Заболевания, протекающие с сильными болями: саркоидоз, язвенный колит, инфаркт миокарда.
8. Опухоли головного мозга – сдавливая ткани мозга, нарушают передачу нервных импульсов и кровообращение.
9. Системные заболевания: системная красная волчанка, ревматизм.
10. Тяжелые приступы бронхиальной астмы.
11. Гормональные расстройства вследствие родов, аборта, дисфункции щитовидной железы, гипофиза яичников, надпочечников и гипоталамуса.
12. Дефицит витаминов В1 и В3 и нарушение электролитного баланса вызванное изменением содержания кальция, калия, магния и натрия.
13. Психические травмы (стрессы) и нервное истощение (недосыпание, переутомление).
Лечение
Нормотимики (актинервал, контемнол);
Бензодиазепины (зопиклон, оксазепам);
Холиноблокаторы (циклодол, акинетон);
Антидепрессанты (сертралин, пароксетин).
Принимать назначенные доктором медикаменты;
Соблюдать режим дня;
Постоянно посещать занятия по психотерапии;
Ежедневно заниматься спортом (плаванье, бег, велосипед);



















