Препараты подавляющие брожение в кишечнике. Симптомы и лечение гнилостной диспепсии
Гнилостная диспепсия – патологическое состояние, характеризующееся нарушением процесса переваривания белков в кишечнике. Прогрессирует вследствие их избыточного поступления в ЖКТ вместе с пищевыми продуктами, а также из-за нарушений в функционировании пищеварительного тракта. Гнилостные процессы у детей и взрослых обычно локализуются в толстом кишечнике, но также могут происходить и в тонком. Данный недуг не имеет ограничений, касательно половой принадлежности и возрастной категории. Несколько чаще он развивается у детей и у пожилых людей. Гнилостная диспепсия не является смертельным заболеванием, но она может стать причиной формирования необратимых процессов в организме, что в дальнейшем приведёт к плачевным последствиям.
Для подтверждения диагноза требуется проведение как лабораторной, так и инструментальной диагностики. Обычно назначается копрологическое исследование каловых масс, а также анализ кала на дисбактериоз. Кроме этого, для подтверждения у взрослых и детей диагноза «гнилостная диспепсия» может потребоваться сделать УЗИ органов, локализованных в брюшной полости, ФГДС.
Лечение патологии консервативное. Важно на протяжении всего периода терапии строго соблюдать расписанную врачом-гастроэнтерологом (или педиатром при диагностировании недуга у грудничка или ребёнка постарше) диету. Препараты назначаются в зависимости от проявляемых симптомов, а также от их интенсивности. При тяжёлом протекании гнилостной диспепсии лекарственные средства могут вводиться парентерально. Прогноз при своевременной терапии благоприятный.
Механизм развития
Если в пищевых продуктах, которые употребляет человек, повышена концентрация белков, то в таком случае желудок не может полноценно их переварить. В полупереваренном виде они и поступают в толстый кишечник, где начинают постепенно разлагаться под влиянием бактерий, которые там обитают. В результате этого бактериальные агенты вытесняют полезную микрофлору, и прогрессирует дисбактериоз.
Если в кишечнике начинают гнить белковые соединения, то это отравляет весь организм человека в целом. Образуются токсины, которые проникают в кровеносное русло. Из-за этого организм активизирует все свои защитные механизмы – процесс всасывания жидкости снижается, возникает тошнота и рвотные позывы, перистальтика кишечника становится более интенсивной.
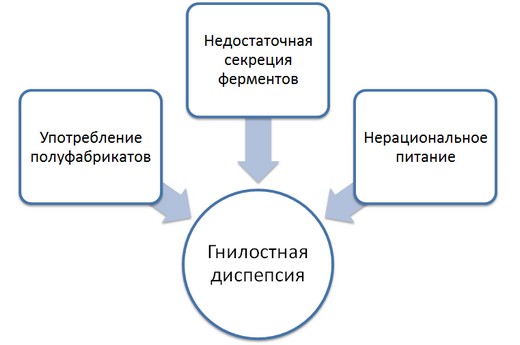
Причины
Симптомы гнилостной диспепсии у детей и взрослых могут проявиться из-за нескольких неблагоприятных факторов, в частности:
- из-за употребления полуфабрикатов или же несвежего мяса;
- из-за нерационального питания. Гнилостная диспепсия у детей и взрослых развивается, если в рационе присутствует слишком много белковых продуктов, таких как мясо, молоко, яйца и прочее;
- недостаточная секреция ферментов, которые активно принимают участие в процессе расщепления поступающих белков. Может быть как врождённого, так и приобретённого типа.
Симптоматика
Симптомы, которые проявляются у детей и взрослых при прогрессировании гнилостной диспепсии, клиницисты разделяют на две большие группы – общие и диспептические. При остром протекании патологии они проявляются очень ярко. Важно своевременно обратить на них внимание и обратиться за помощью к квалифицированному доктору, чтобы избежать хронизации процесса или же развития осложнений.
Диспептические симптомы патологии:
- ощущение тяжести в животе;
- появление тошноты и рвотных позывов;
- отрыжка с неприятным запахом;
- боль в животе, не имеющая чёткой локализации;
- выраженный метеоризм;
- жидкий кал, имеющий зловонный запах;
- у больного проявляются ложные позывы к дефекации. В медицине такое состояние называют тенезмами.
Симптомы интоксикации:
- вялость;
- слабость;
- возрастание температуры до 37.5;
- головная боль;
- головокружение;
- человек отказывается употреблять пищу.
Диагностика
Чтобы поставить точный диагноз, следует сначала провести тщательный опрос пациента, а также его осмотр. Далее назначается лабораторная и инструментальная диагностика. К наиболее информативным методикам относят следующие:
- анализ кала на дисбактериоз. При наличии данного состояния у детей или взрослых в анализе будет преобладать условно-патогенная микрофлора;
- копрологическое исследование каловых масс;
- УЗИ органов, локализованных в брюшной полости;
- биохимия крови;
- анализ крови общеклинический;
- эндоскопическое исследование органов ЖКТ;
- оценка кислотности желудочного сока.
На основании полученных результатов анализов расписывается наиболее эффективная методика лечения.
Лечебные мероприятия
Первый этап лечения, который поможет снизить интенсивность проявляемых симптомов – голодание. Первые несколько дней пациенту разрешается пить только воду или чай без добавления сахара. Далее ему следует соблюдать специальную диету. Сначала в рацион добавляют пищу, обогащённую углеводами, но при этом ограничивают приём продуктов с повышенным содержанием клетчатки. Этот режим питания больному требуется соблюдать 2 недели. Далее постепенно начинают вводить в рацион продукты с белками, но в малом количестве.
Лечение также предполагает назначение лекарственных средств для снижения интенсивности проявляемых симптомов и нормализации состояния человека. С этой целью в план терапии включают:
- лекарственные средства, содержащие ферменты. Их включают в план лечения при наличии недостаточной секреции ферментов;
- спазмолитики;
- вяжущие средства. Ими дополняют план лечения, чтобы устранить жидкий стул;
- пробиотики – лекарственные средства, нормализующие микрофлору в кишечнике;
- адсорбенты;
- витамины из группы В;
- антибиотики. Их в план лечения включают при наличии угрозы прогрессирования инфекционных или воспалительных процессов в кишечнике.
Похожие материалы
Функциональная диспепсия – патологический синдром, включающий в себя симптомы нарушения пищеварительного процесса, которые начинают прогрессировать при отсутствии органических патологий ЖКТ. Медицинская статистика на сегодняшний день такова, что у 70% пациентов, которые обращаются к гастроэнтерологу с расстройством пищеварения, определяется диагноз «функциональная диспепсия». Стоит отметить, что у представительниц прекрасного пола такое нарушение встречается в полтора раза чаще, чем у мужчин. По МКБ-10 недуг имеет собственный код - K30.
Бродильная диспепсия – патологическое состояние, сопровождающееся основными симптомами нарушения пищеварительного процесса, такими как урчание в животе, тошнота, метеоризм, изжога и прочее. Основной причиной возникновения диспепсии этого вида у взрослых и детей является неполноценное переваривание поступающих в желудок углеводов. У представительниц прекрасного пола недуг встречается в несколько раз чаще, нежели у мужчин. Также не исключено развитие бродильной диспепсии у маленьких детей (даже грудного возраста).
Диспепсия – патологическое состояние, которое характеризуется нарушением процесса пищеварения, обусловленного этиологическими факторами функционального и органического характера. Такое заболевание достаточно часто диагностируется у пациентов из различных возрастных категорий. Органическая желудочная диспепсия прогрессирует вследствие наличия в организме человека патологий пищеварительной системы, таких как гастрит, язвенная болезнь, опухолевидные новообразования, воспалительные процессы в пищеводной трубке, желудке, поджелудочной. О том, что у больного прогрессирует функциональная или простая диспепсия говорят в том случае, если присутствуют все симптомы недуга, но при этом органической патологии, которая могла бы их спровоцировать, нет.
Диспепсия кишечника – расстройство пищеварительной системы, которое сопровождается неполным перевариванием пищи. По этой причине происходит повышенное выделение токсинов и размножение болезнетворных микроорганизмов. Зачастую такое расстройство формируется на фоне неправильного питания, употребления в пищу блюд, приготовленных из некачественных продуктов, а также однообразного рациона, например, преобладание углеводов над жирами и белками. Нередко такое заболевание диагностируется у детей на фоне частого переедания или употребления несоответствующей возрастной группе пищи. Кроме этого, может формироваться из-за других заболеваний желудочно-кишечного тракта.
Дивертикулы пищевода – патологический процесс, который характеризуется деформированием стенки пищевода и выпячиванием всех её слоёв в виде мешочка в сторону средостения. В медицинской литературе дивертикул пищевода также имеет ещё одно название – эзофагеальный дивертикул. В гастроэнтерологии на долю именно такой локализации мешковидного выпячивания приходится около сорока процентов случаев. Чаще всего патология диагностируется у представителей мужского пола, которые перешагнули пятидесятилетний рубеж. Но также стоит отметить, что обычно у таких лиц имеется один или несколько предрасполагающих факторов - язвенная болезнь желудка, холецистит и прочие. Код по МКБ 10 – приобретённый тип K22.5, дивертикул пищевода - Q39.6.
И.И.Мечников, лауреат Нобелевской премии, великий российский физиолог и микробиолог, посвятил свои исследования проблеме преждевременной старости. “Мы старимся, - заявлял он, - оттого, что самоотравляемся гнилостными веществами из собственных толстых кишок”.
Ученый предложил ацидофилин для уничтожения болезнетворных кишечных бактерий. Находясь в толстом кишечнике, ацидофильная палочка борется с гнилостными бактериями и предотвращает дисбактериоз, другие заболевания желудочно-кишечного тракта, восстанавливает сниженный иммунитет.
Любая болезнь, даже насморк, будет вылечена гораздо быстрее, если в самом начале заболевания очистить кишечник двухлитровой клизмой.
Если у вас заболевания кишечника, колит, энтероколит, метеоризм, дисбактериоз, живот становится как барабан, дыхание затруднено. Кишечник давит на диафрагму, а она, в свою очередь, давит на сердце и легкие.
Все это происходит из-за нарушения пищеварения. Часть белковой пищи не переваривается в кишечнике и подвергается гниению. Остатки углеводной пищи в кишечнике подвергаются брожению. В кишечнике образуются высокотоксичные соединения, такие как фенол, скатол, индол и другие, которые всасываются в кровь наряду с полезными веществами. Большая часть этих соединений обезвреживается печенью, но не все.
В результате интоксикации будут происходить серьезные расстройства во всех внутренних органах. Страдает головной мозг. По мнению невропатологов, центральная нервная система является самой уязвимой для любого токсического воздействия.
Это и есть причина всех болезней. При почечной или печеночной интоксикации (даже малейшей) возникают нервные проявления, например, раздражительность, быстрая утомляемость и другие. Подобные симптомы у человека связаны с нервной системой, которую и пытаются лечить. А надо бороться с кишечными токсинами.
Постоянное самоотравление организма способствует более быстрому старению организма и развитию возрастных заболеваний.
Как прекратить гнилостные процессы в кишечнике.
Остановить эти неприятные процессы можно употребляя молочные продукты с ацидофильной закваской: ацидофильные молоко, простоквашу, творог, пасту. Если эти продукты употреблять в пищу ежедневно, то гнилостные процессы в кишечнике прекратятся, и организм полностью очистится от токсинов. Наибольшей активностью обладает именно ацидофильная простокваша. Принимайте ее в течение недели – двух ежедневно по стакану натощак или на ночь.

Антибактериальное действие таких продуктов велико. В годы Великой Отечественной войны была нехватка медикаментов и ацидофильную простоквашу прикладывали к гнойным ранам и к язвам, которые долгое время не заживали.
Приготовить ацидофильный напиток можно в домашних условиях. Взять в магазине ацидофильной простокваши для закваски. В пастеризованное молоко добавить 2-3 столовые ложки закваски и поставить в теплое место на несколько часов. Когда напиток закиснет, можно пользоваться. Если вы хотите использовать домашнее молоко, то его необходимо предварительно вскипятить. Иначе имеющиеся в молоке «дикие» молочнокислые бактерии приведут к его закисанию и образованию обычной простокваши. Закваску надо положить в теплое молоко (не выше 40 о). Для приготовления напитка все-таки использовать лучше всего ацидофилус – стандартную сухую ацидофильную закваску, которая продается в аптеках.
Если вы не нашли ацидофильные продукты, то проведите курс лечения другими кисломолочными продуктами, изготовленными на молокозаводе: кефиром, простоквашей. В них содержатся грибки, способные убивать гнилостные бактерии. Они менее активны, чем ацидофильные, но принесут пользу. Обычное пастеризованное молоко можно заквасить и простой фабричной сметаной, приготовленной на молочнокислых бактериях.
Если у вас скапливаются газы, то одновременно с употреблением ацидофильного напитка, можно пройти лечение укропным или анисовым маслом. Масло надо капнуть на кусочек сахара (4-7 капель), рассосать его и проглотить слюну.
При болях в животе пейте чай с семенами тмина или мятой перечной. Тмин полезен и при атонии кишечника. Отвар приготовить так: 10г семян залить стаканом кипятка, настоять, процедить. Принимать по 1 столовой ложке 3-5 раз в день. Можно использовать порошок из семян тмина по 0,5 чайной ложки 2-3 раза в день.
Отвар тмина поможет при метеоризме. 1 столовая ложка на стакан воды, кипятить 5 минут, процедить. Принимать 5-6 раз в день по 1 чайной ложке.
Гнилостная диспепсия – нарушение процесса переваривания белков, которое развивается при их избыточном поступлении с пищей или в результате сбоев в работе пищеварительной системы.
Причины развития гнилостной диспепсии:
- несбалансированное питание – преобладание в рационе продуктов, богатых белками – мяса, рыбы, яиц;
- употребление в пищу несвежего мяса или полуфабрикатов;
- врожденная или приобретенная недостаточная выработка ферментов (пепсина, трипсина, химотрипсина и др.), участвующих в процессах расщепления белков, которая возникает из-за ряда сопутствующих патологий.
Механизм развития гнилостной диспепсии
При повышенном содержании белков в продуктах или же сниженном количестве ферментов пища плохо переваривается в желудке и тонком кишечнике. В таком виде она поступает в толстый кишечник, где начинает разлагаться под воздействием условно-патогенной микрофлоры. В таком виде она является отличной средой для ее быстрого размножения. В результате происходит замещение нормальной микрофлоры условно-патогенными микроорганизмами. Возникает дисбактериоз. При отсутствии лечения патологический процесс может распространиться на верхние отделы кишечника.
При гниении белков происходит отравление всего организма, так как при этом образуется огромное количество токсинов, которые попадают в кровь. Стараясь как можно быстрее избавиться от гнилостного содержимого, организм включает многочисленные защитные механизмы – усиливается перистальтика кишечника, снижается всасывание жидкости, появляются тошнота и рвота. Параллельно с этим блокируется центр голода в гипоталамусе, то есть у человека снижается аппетит, благодаря чему пища поступает в значительно меньших количествах, и нагрузка на пищеварительную систему ослабевает.
Такая ситуация может длиться довольно долго. Даже если источник гниения был выведен из организма, сбои в пищеварительной системе могут продолжаться. Это связано со многими причинами – слабым иммунитетом, гормональными нарушениями или сопутствующей тяжелой патологией.
Симптомы гнилостной диспепсии
Условно все проявления гнилостной диспепсии можно разделить на две группы. Диспепсические симптомы:

Симптомы общей интоксикации организма:
- повышение температуры до субфебрильных цифр (37 – 37,50С);
- головная боль и головокружение;
- слабость, вялость;
- снижение аппетита.
Гнилостная диспепсия может развиваться остро (например, при переедании мясных продуктов). В этом случае ее довольно быстро удается устранить. Но чаще всего это хронический процесс, который длится годами и может свидетельствовать о серьезных нарушениях со стороны органов пищеварения.
Гнилостная диспепсия у детей
Причиной появления гнилостной диспепсии у детей чаще всего является незрелость ферментной системы. Нарушения могут возникать при неправильном или несвоевременном введении прикормов или избытке белковой пищи в рационе. Симптоматика заболевания практически не отличается от проявлений гнилостной диспепсии у взрослых – жидкий стул с неприятным запахом, колики и вздутие живота. Не всегда малыши могут самостоятельно выпускать газы, и для облегчения их состояния необходимо применение газоотводной трубки.
У маленьких детей в результате диареи может быстро развиться обезвоживание. Они становятся вялыми, на языке появляется белый налет, тургор кожи снижен. Чтобы предотвратить потерю жидкости, нужно давать достаточно воды и сократить количество кормлений молоком.
Диагностика гнилостной диспепсии
Диагностировать патологию нетрудно. Обследование пациента можно разделить на несколько этапов:
- опрос врачом (жалобы, характер питания);
- осмотр (поверхностная пальпация и аускультация живота);
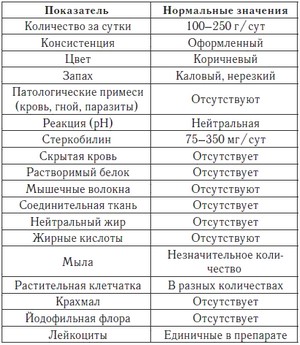
- копрологическое исследование кала (щелочная реакция материала и преобладание в нем мышечных волокон, а не слизи и форменных элементов – лейкоцитов и эритроцитов, как при воспалении, однозначно говорит о гнилостной диспепсии);
- анализ кала на дисбактериоз (преобладание условно-патогенной микрофлоры в материале).

Если гнилостная диспепсия протекает остро и вызвана банальным перееданием, такого обследования вполне достаточно, чтобы поставить диагноз и начать необходимое лечение. Гнилостная диспепсия, возникшая в результате сниженной ферментативной активности, требует более глубокого обследования. Часто она имеет органическую природу, то есть развивается при заболеваниях поджелудочной железы, язвенной болезни желудка, воспалении желчного пузыря и других патологий пищеварительной системы. В таких случаях целесообразно провести дополнительное обследование:
- УЗИ органов брюшной полости;
- фиброгастродуоденоскопию (ФГДС);
- клинический и биохимический анализ крови;
- исследование желудочного сока.
Лечение гнилостной диспепсии
Борьба с гнилостными процессами в кишечнике начинается с голодания, которое затем переходит в диету. Так, первые дни пациенту рекомендуется вообще воздержаться от приема пищи и употреблять только несладкий чай или воду. Потом постепенно вводят в рацион продукты, богатые углеводами, но при этом ограничивают употребление пищи, которая содержит грубую клетчатку. Такой режим питания длится 1 – 2 недели. Спустя некоторое время можно понемногу вводить в пищу продукты, содержащие белки. А большинство овощей и фруктов, содержащих клетчатку, необходимо употреблять только в тушеном или вареном виде. Параллельно с диетой, врач назначает медикаментозное лечение.
- Вяжущие (Танальбин, Лоперамид и др.). Применяют для закрепления стула.
- Адсорбенты (Активированный уголь). Средства снимают интоксикацию и уменьшают метеоризм.
- Спазмолитики. Убирают спазмы гладких мышц кишечника и связанные с ними болевые ощущения.
- Ферментные препараты. Используются для заместительной терапии при ферментативной недостаточности.
- Пробиотики. Средства, которые нормализуют микрофлору кишечника.
- Витамины группы В. Из-за уменьшения объема нормальной микрофлоры в кишечнике снижается синтез витаминов группы В.
- Антибиотики. Необходимы в тех случаях, когда возникает угроза развития инфекционно-воспалительных процессов в кишечнике.
При тяжелом течении гнилостной диспепсии показано парентеральное введение препаратов. В таких случаях назначают 5% раствор глюкозы и другие питательные растворы.
Систематические погрешности в питании приводят к функциональным сбоям работы пищеварительной системы. Одним из таких нарушений является гнилостная диспепсия. Развитию заболевания способствует стремительный темп жизни, питание низкого качества, регулярное стрессовое перенапряжение. Проявления диспепсии многогранны, поэтому она требует тщательной диагностики и индивидуального подхода в лечении.
Что такое гнилостная диспепсия?
Гнилостная диспепсия ─ это нарушение пищеварительных процессов в кишечнике, связанное с недостаточным перевариванием белков. Другое название ─ дрожжевая диспепсия.
Болезнь берет начало в тонком кишечнике, где белки не перевариваются и не усваиваются должным образом. Затем в толстом кишечнике начинаются гнилостные процессы, в результате которых накапливаются токсичные вещества и кислые продукты распада.
Под действием кислот межклеточное вещество из жидкого состояния переходит в гелеобразное. В результате ухудшается микроциркуляция тканей, появляется отек слизистой, снижается функциональная активность кишечника.
В процессе расщепления белков до аминокислот участвуют микроорганизмы ─ кишечная палочка, протей, фузобактерия. При диспепсии они в избытке выделяют эндотоксин, который проникает в кровь и вызывает сильную иммунную реакцию. Это приводит к воспалению толстого кишечника, кровеносных сосудов, печени.
Гниение белков способствует образованию аммиака, который всасывается в кровь. Его повышенная концентрация негативно влияет на центральную нервную систему, вызывая энергетическое и кислородное голодание.
Избыток белков приводит к агрегации (склеиванию) эритроцитов. Кровь становится густой и закупоривает мелкие сосуды и капилляры, нарушая микроциркуляцию в кишечнике.
Классификация и стадии
Течение заболевания бывает острым и хроническим.
Острая диспепсия в 98% случаев появляется у детей раннего возраста из-за неправильного режима питания и ухода. Склонность к развитию болезни обусловлена пищевыми нагрузками на ЖКТ, несформировавшимися механизмами пищеварения, детскими анатомическими особенностями.
По происхождению острая диспепсия бывает:
- инфекционная;
- функциональная;
- конституционная (связана с особенностями строения органов пищеварительной системы);
- наследственная.
По клиническим признакам:
- острое воспаление желудка и тонкого кишечника;
- острое воспаление тонкого кишечника
- острое воспаление тонкого и толстого кишечника;
- острое воспаление желудка, двенадцатиперстной кишки и нижних отделов пищеварительной системы.
По степени протекания болезни:
- 1 степень ─ без обезвоживания;
- 2 степень ─ средняя, с обезвоживанием и токсикозом;
- 3 степень ─ тяжелая, с выраженным обезвоживанием и токсикозом.
Хроническая гнилостная диспепсия встречается в любом возрасте. При неадекватном лечении или злоупотреблении тяжелой пищей болезнь может рецидивировать.
Степени хронического течения заболевания:
- легкая ─ незначительное обезвоживание, признаки интоксикации организма отсутствуют;
- средняя ─ нарушение обмена веществ и водно-солевого баланса, потеря веса;
- тяжелая ─ снижение диуреза (суточного объема мочи), закисление крови, неврологические нарушения.
Причины
Существует несколько причин, которые препятствуют полноценному расщеплению белков до аминокислот. Основные ─ избыточное поступление белковых продуктов в организм (мясо, рыба, яйца, соя) и недостаточное количество и (протеаза, трипсин, пепсин).

Причиной гнилостной диспепсии могут быть врожденные нарушения аминокислотного и обменного процессов и генетические болезни:
- аминоацидопатия ─ тотальный дефицит ферментов, которые участвуют в обмене и усвоении белков;
- фенилкетонурия ─ нарушение распада аминокислот из-за дефицита печеночного фермента фенилаланина;
- целиакия ─ повреждение ворсинок тонкого кишечника, приводящее к нарушению всасывания белков;
- болезнь Крона ─ хроническое воспалительное заболевание, поражающее все отделы ЖКТ.
К предрасполагающим факторам развития диспепсии относится употребление некачественных или несвежих продуктов, пищевая токсикоинфекция, хронические болезни органов пищеварения, регулярные переедания, пассивный образ жизни.
Симптомы
Динамика жалоб пациентов нестабильная. Это говорит о разнообразии проявления болезни.
Симптомы гнилостной диспепсии условно делятся на 4 группы:
- 1 группа ─ признаки со стороны пищеварительной системы. У пациентов наблюдаются , тошнота, иногда рвота, вздутие живота, непереносимость жирных продуктов, дискомфорт и боли по ходу продвижения пищи. Могут быть ложные позывы к дефекации. Стул кашецеобразный или жидкий, темного цвета, с резким запахом. Брюшная стенка напряжена из-за повышенного газообразования, живот вздут.
- 2 группа ─ симптомы интоксикации организма. Повышение температуры тела 37,0-37,5°С. Частые головные боли, головокружение. Больные чувствуют слабость, упадок сил, вялость, разбитость. Аппетит снижен или отсутствует.
- 3 группа ─ психопатологические симптомы. Пациент перестает радоваться жизни, не желает общаться с окружающими, постоянно угнетен. Ему трудно принимать решения, испытывает чувство тревоги, страха. Постепенно развивается депрессия.
- 4 группа ─ психосоматические симптомы. Проявляется парестезия подложечной области ─ онемение кожи, чувство покалывания, ползания мурашек. Больной чувствует боли в кишечнике, не связанные с приемом пищи. Развиваются состояния, не характерные для диспепсии ─ бессонница, сбой менструального цикла у женщин, импотенция у мужчин.
Для гнилостной диспепсии характерна спонтанность обострений, преимущественно в осенне-весенний период. Степень выраженности заболевания колеблется в течение суток. В утренние часы ухудшается состояние, к вечеру наступает улучшение.
Диагностика
Диагностика направлена на то, чтобы исключить заболевания органов пищеварения, симптомы которых аналогичны:
- хроническая (заброс содержимого желудка в пищевод);
Признаки, схожие с диспепсией, также могут проявляться при сахарном диабете, беременности, склеродермии.
Назначают клиническое исследование крови, мочи, кала. Для обнаружения белков, билирубина, глюкозы, микроэлементов (хлора, калия, кальция, натрия) проводят биохимический анализ. При гнилостной диспепсии отклонения от нормы химических показателей крови и мочи встречаются редко.
Исследуют желудочный сок. Для заболевания характерна гиперсекреция и повышенный уровень соляной кислоты.

Проводят анализы на лямблии и глисты.
Инструментальное исследование
Инструментальные методы обследования пациентов ─ это целый комплекс мероприятий по оценке состояния всех органов пищеварительной системы:
- или гастроскопия ─ при диспепсии состояние слизистой желудка в норме, складки более выражены, чем обычно. Повышен тонус, четко виден сосудистый рисунок.
- ─ исследование определяет нарушение моторики желудка.
- При проведении биопсии желудка показатели гистологического анализа в пределах нормы.
- ─ органы брюшной полости без изменений, в желудке фиксируется нарушение эвакуаторной функции.
- Электрогастрография ─ метод регистрации электрической активности. При диспепсии нарушен тонус моторики желудка.
Лечение
При обострении заболевания в первые сутки показано полное голодание. Последующие две недели следует отменить прием белков. Рацион восполнить углеводами, витаминами.
Медикаментозное лечение гнилостной диспепсии направлено на устранение выраженности симптомов:
- Блокаторы Н-2 гистаминовых рецепторов снижают выработку соляной кислоты, способствуют увеличению слизи для защиты стенок желудка, улучшают микроциркуляцию, нормализуют моторику ( , Фамотидин, Роксатидин, Метоклопрамид).
- Антацидные средства нейтрализуют соляную кислоту. Плюс препаратов ─ быстрота действия, минус ─ короткий терапевтический эффект. Всасывающиеся препараты ─ Ренни, гидрокарбонат натрия, смесь Бурже, Тамс. Невсасывающиеся препараты ─ Фосфалюгель, Маалокс, .
- Ферменты для нормализации процесса пищеварения ─ Пепсин, Пепсидал, Абомин, .
- Ингибиторы протонной помпы ─ антисекреторные средства, снижают продукцию соляной кислоты, устраняют , снимают тошноту. Препараты ─ Пантопразол, Нольпаза, Рабепразол, Лансопразол.
- Прокинетики ─ стимулируют моторику ЖКТ, действуют как противорвотное средство (Бромоприд, Диметпрамид, Домперидон).
- Спазмолитики ─ для купирования болей в животе и эпигастрии (Но-шпа, Папаверин, Дротаверин).

Гнилостная диспепсия у детей
Диспепсия у детей развивается на фоне незрелости физиологических процессов пищеварения. Пусковым механизмом может быть переедание, детская смесь, не соответствующая возрасту, резкая смена питания, простудные болезни грудничков. Диспепсия в детском возрасте бывает токсической природы, при попадании в организм инфекции.
Первые признаки, по которым можно заподозрить гнилостную диспепсию ─ изменения в стуле ребенка и его поведении. Каловые массы становятся более жидкие, частота опорожнения кишечника 6 раз и более в сутки, болезненно. У грудничков повышенное газообразование, которое вызывает колики. Газ самостоятельно не отходит, поэтому детям ставят газоотводную трубку.
Ребенок постоянно беспокойный, аппетит плохой, у него частый плач, непродолжительный сон. У малышей быстро наступает обезвоживание организма. Потеря воды приводит к сухости кожных покровов и слизистых, снижению работы почек.
При диспепсии ребенок должен получать достаточное количество воды. Кормящим мамам нельзя забывать, что грудное молоко ─ это не питье, это ─ еда. Оно не может восполнить водно-солевой баланс организма и потерю жидкости.
Признаки инфекционной диспепсии ─ повышение температуры, белый налет на языке, судороги.
Лечение в домашних условиях
Если диспепсия не носит тяжелый характер, то ее лечение осуществляется дома. Главный принцип борьбы с функциональными нарушениями ─ соблюдение диеты и режима питания. Питаться необходимо регулярно, 5-6 раз в день, небольшими порциями. Суточное количество воды - 1,5-2 литра. Больным следует увеличить физическую активность.
Пищу нужно тщательно пережевывать, не переедать. Приготовленные блюда должны быть теплые, очень холодная или горячая еда дольше задерживается в желудке, способствуя процессам гниения.
Из рациона следует убрать продукты, раздражающие слизистую оболочку ─ крепкие бульоны, консервы и копчения, специи и приправы, сырые овощи и фрукты. Нельзя употреблять глютен ─ пшеничный белок. Из напитков не рекомендуются крепкий чай, кофе, так как они стимулируют . Следует исключить алкоголь (раздражает слизистую), газированные напитки (вызывают дополнительные спазмы и боли). На протяжении лечения желательно употреблять щелочную минеральную воду без газа.
На фоне диспеспии часто развивается непереносимость лактозы. Поэтому следует избегать употребления молочных продуктов.
Народные методы
Диспепсия на начальных стадиях легко лечится с помощью народных средств. Существует много рецептов, которые устраняют симптомы заболевания, регулируют работу пищеварительной системы.
Водный настой тмина стимулирует выработку ферментов, оказывает болеутоляющее действие, способствует отхождению газов, восстанавливает микрофлору. ½ чайной ложки семян залить 200 мл кипятка, дать настояться 15-20 минут. Полученный настой разделить на 3 части, пить теплым перед приемом пищи.
Мята и мелисса снимают раздражение кишечника, препятствуют развитию метеоризма, расслабляют гладкие мышцы и уменьшают боль, успокаивают нервную систему. Траву заваривают в стеклянной или керамической посуде, как обычный чай, и употребляют в течение дня, не зависимо от приема пищи.
Быстро устраняет несварение мед с соком алоэ. Для этого нужно смешать мед и очищенные листья столетника в соотношении 2:1, пропустить через мясорубку. Полученную массу хранить в холодильнике. Принимать по столовой ложке перед приемом пищи. Курс лечения - от 14 дней до 2 месяцев.

Для комплексного воздействия на признаки болезни рекомендуют отвары и настои травяных сборов, в состав которых входят ромашка, девясил, тысячелистник, шалфей, полынь, аир, валериана.
Последствия
При запущенных формах диспепсии пациенты резко теряют в весе, наблюдается отсутствие аппетита.
В редких случаях при чрезмерном употреблении пищи развивается синдром Маллори-Вейсса. Стенки желудка растягиваются, истончаются, происходят разрывы слизистой. Это сопровождается рецидивирующей рвотой и слабым кровотечением, не угрожающим жизни (самостоятельно проходит в течение 2 суток).
Профилактика
Профилактические мероприятия включают выполнение следующих советов:
- нужно питаться сбалансировано и рационально;
- отказаться от белковой диеты и других жестких ограничений в питании;
- не употреблять тяжелые продукты, фаст-фуд, полуфабрикаты;
- наполнить рацион овощами (400 г в сутки) и фруктами (300 г в сутки);
- исключить курение, алкоголь употреблять качественный и редко;
- не допускать стрессовых ситуаций, полноценно отдыхать;
- вести активный образ жизни, следить за физическим здоровьем.
Прогноз
При своевременном и грамотном подходе к лечению заболевания прогноз всегда благоприятный. При хронической рецидивирующей форме диспепсии пациенты теряют в весе, снижается работоспособность. Болезнь может перейти в вялотекущее воспаление верхних или нижних отделов кишечника.
Большинство пациентов при диспепсии не обращаются за медицинской помощью, полагая, что признаки болезни связаны с однократным приемом пищи, физиологическими особенностями организма, возрастом. Поэтому врачам чаще приходится сталкиваться с хронической и запущенной формой болезни.
Полезное видео о диспепсии



















