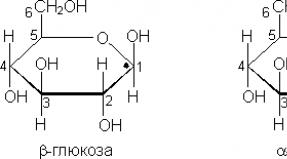
Иммунодефицитные состояния, связанные с т-клетками и клеточно-опосредованным иммунитетом. Т-клеточные иммунодефициты Т клеточный
- К каким докторам следует обращаться если у Вас Т-клеточный лейкоз-лимфома взрослых
Что такое Т-клеточный лейкоз-лимфома взрослых
Т-клеточный лейкоз-лимфома взрослых - опухоль из лимфоцитов CD4, вызванная Т-лимфотропным вирусом человека типа 1 (HTLV-I). Характерны поражение кожи и внутренних органов, резорбция костной ткани и гиперкальциемия. В крови обнаруживают атипичные лимфоциты.
Заболевания регистрируются главным образом на юге Японии, реже на островах Карибского бассейна, побережье Тихого океана, в Южной Америке, Экваториальной Африке и на севере ССА. В основном болеют взрослые негры и японцы. Мужчины заболевают чаще, чем женщины. Антитела к возбудителю часто находят в крови у наркоманов.
Что провоцирует Т-клеточный лейкоз-лимфома взрослых
Т-лимфотропный вирус человека типа 1 относится к семейству ретровирусов. Опухолевые клетки представляют собой активированные лимфоциты CD4, в избытке экспрессирующие а-цепи рецептора интерлей-кина-2. Опухоль развивается примерно у 5% инфицированных, у остальных наблюдается носительство провируса в лимфоцитах CD4. Поэтому полагают, что в патогенезе Т-клеточного лейкоза-лимфомы взрослых участвуют еще какие-то факторы. После заражения часть лимфоцитов CD4 приобретает способность к неограниченному размножению; отмечаются также повышенная митотическая активность, накопление генетических дефектов и дефицит клеточного иммунитета. Основная роль в развитии этих нарушений отводится вирусному белку tax.
Предполагается генетически обусловленная предрасположенность к заболеванию, однако нельзя исключить и возможность провоцирующего влияния каких-то факторов окружающей среды.
Симптомы Т-клеточного лейкоза-лимфомы взрослых
Опухоль проявляется генерализованным увеличением лимфоузлов, гепатоспленомегалией, поражением кожи, остеолизом. Характерны гиперкальциемия, повышение активности ЛДГ в сыворотке. Опухолевые клетки полиморфны, экспрессируют CD4. Поражение кожи бывает представлено папулами, бляшками, опухолевидными образованиями, изъязвлениями. Инфильтрация костного мозга незначительна, анемия и тромбоцитопения нехарактерны.
Опухоль неуклонно прогрессирует, лечение малоэффективно.
Полихимиотерапия позволяет 50-70% больных достичь полной ремиссии, однако у половины из них ремиссия длится менее 12 мес.
Из-за глубокого иммунодефицита очень высока частота вторичных инфекций, многие из которых обусловлены условно-патогенными микроорганизмами.
Описана также хроническая форма заболевания - с поражением кожи, но без гепатоспленомегалии и увеличения лимфоузлов. Характерен умеренный лимфоцитоз, доля опухолевых клеток в крови невелика. Продолжительность жизни таких больных может достигать нескольких лет - пока болезнь не перейдет в острую форму.
Выделяют четыре формы Т-клеточного лейкоза-лимфомы взрослых: острую, лимфоматозную, хроническую и тлеющую. При любой форме заболевания опухоль развивается за счет моноклональной пролиферации лимфоцитов CD4. Во всех таких клетках провирус встроен в ДНК одинаково и обнаруживается уникальная перестройка генов, кодирующих антигенраспознающие рецепторы Т-лимфоцитов.
Острая форма встречается в 60% случаев; заболевание характеризуется коротким продромальным периодом (от появления первых симптомов до постановки диагноза проходит около 2 нед) и бурным течением (продолжительность жизни - 6 мес). Клинические проявления: быстро прогрессирующие поражение кожи и поражение легких, гиперкальциемия и лимфоцитоз. Появляются атипичные лимфоциты с дольчатыми ядрами или атипичные лимфоциты с ядрами в виде раздвоенного копыта. В ДНК опухолевых клеток встроен провирус, а на их поверхности экспрессируются рецепторы CD4, CD3 и CD25 (низкоаффинные рецепторы ИЛ-2). Уровень CD25 в сыворотке служит опухолевым маркером. Анемия и тромбоцитопения наблюдаются редко. Поражения кожи иногда трудно отличить от сыпи при грибовидном микозе. Часто возникающие очаги лизиса костной ткани обычно содержат не опухолевые клетки, а остеокласты. Остеогенез в таких очагах подавлен. Поражение костного мозга в большинстве случаев носит очаговый характер, хотя при цитологическом исследовании обнаруживают бластные клетки.
Гиперкальциемия при Т-клеточном лейкозе-лимфоме взрослых вызвана несколькими причинами. Опухолевые клетки продуцируют факторы активации остеокластов (ФНОальфа, ФНОбета, ИЛ-1), а также способны вырабатывать ПТГ-подобные пептиды. Заболевание сопровождается иммунодефицитом, на фоне которого возникают оппортунистические инфекции, аналогичные тем, что встречаются при СПИДе. Патогенез иммунодефицита не установлен. Изменения на рентгенограмме грудной клетки в половине случаев обусловлены лейкозной инфильтрацией легких, а остальное приходится на пневмонии, вызванные условно-патогенными возбудителями (Pneumocystis carinii и другими грибами). Желудочно-кишечные нарушения практически всегда связаны с оппортунистической инфекцией. В сыворотке нередко повышены активности ЛДГ и ЩФ. Примерно у 10% больных наблюдаются симптомы лептоменингита: слабость, психические нарушения, парестезия и головная боль. В отличие от других лимфом, поражающих ЦНС, при Т-клеточном лейкозе-лимфоме взрослых содержание белка в СМЖ может оставаться в норме. Диагноз подтверждает присутствие в СМЖ опухолевых клеток.
Лимфоматозная форма развивается у 20% больных. По клинической картине и течению данная форма напоминает острую, но отличается малым количеством атипичных лимфоцитов в крови и выраженным увеличением лимфоузлов. Гистологическая картина разнообразна: опухоли свойственен выраженный клеточный и ядерный полиморфизм. Однако течение болезни не зависит от гистологического строения опухоли. Рождение больного в эндемическом районе, характерное поражение кожи и гиперкальциемия - признаки, позволяющие поставить предварительный диагноз, который подтверждается при обнаружении в сыворотке антител к Т- лимфотропному вирусу человека типа 1.
При хронической форме ЦНС, кости и ЖКТ обычно не поражаются, а концентрация кальция и активность ЛДГ в сыворотке остаются нормальными. Обычно продолжительность жизни больных - 2 года. Иногда хроническая форма переходит в острую.
Тлеющая форма встречается не более чем у 5% больных. ДНК моноклональных опухолевых клеток содержит встроенный провирус; доля атипичных лимфоцитов в крови - менее 5%; гиперкальциемия, лимфаденопатия и гепатоспленомегалия, а также изменения со стороны ЦНС, костей и ЖКТ отсутствуют, но легкие и кожа могут поражаться. Обычно продолжительность жизни больных - 5 лет и более.
Течение и прогноз
При хронической и тлеющей формах Т-клеточного лейкоза-лимфомы взрослых единственными симптомами болезни могут быть инфильтрация кожи и небольшой лимфоцитоз в крови и костном мозге. Острая и лимфоматозная формы характеризуются бурным течением, тяжелым поражением кожи, легких и костей. При нормальном уровне кальция в крови средняя продолжительность жизни составляет 50 нед с момента постановки диагноза, а при гиперкальциемии - 12,5 нед (от 2 нед до 1 года). Причины смерти: оппортунистические инфекции, ДВС-синдром.
Диагностика Т-клеточного лейкоза-лимфомы взрослых
Клиническая картина и обнаружение антител к Т-лимфотропному вирусу человека типа 1. Диагноз подтверждают с помощью молекулярно-генетического исследования (в ДНК пораженных лимфоцитов CD4 встроена ДНК провируса).
Дополнительные исследования
Общий анализ крови
Количество лейкоцитов от нормального до 500 000. В мазке крови - атипичные лимфоциты с дольчатыми ядрами, похожие на клетки Сезари.
Патоморфология кожи
В верхних и средних слоях дермы выявляют периваскулярные или диффузные инфильтраты из крупных атипичных лимфоцитов; эпидермис обычно не затронут. Иногда инфильтраты в дерме плотные, а в эпидермисе встречаются микроабсцессы Потрие, состоящие из большого количества крупных атипичных лимфоцитов, среди которых попадаются гигантские клетки.
Биохимический анализ крови Гиперкальциемия: в начале заболевания - у 25% больных, в дальнейшем - более чем у половины.
Серологические реакции Антитела к Т-лимфотропному вирусу человека типа 1 выявляют с помощью иммуно-ферментного анализа и иммуноблотткнга. Среди инъекционных наркоманов, зараженных ВИЧ, около 30% одновременно инфицированы Т-лимфотропным вирусом человека типа 1.
Лечение Т-клеточного лейкоза-лимфомы взрослых
Используют различные комбинации противоопухолевых средств. Ремиссии непродолжительные, достигаются менее чем в 30% случаев. Острая и лимфоматозная формы болезни к стандартным схемам химиотерапии не чувствительны. Недавно получены обнадеживающие результаты при комбинированном лечении зидовудином (внутрь) и интерфероном а (п/к).
Профилактика Т-клеточного лейкоза-лимфомы взрослых
Для предотвращения дальнейшего распространения инфекции обследуют всех членов семьи и половых партнеров больного. Серопозитивные носители не должны становиться донорами.
Т-клеточная лимфома относится к группе неходжкинских онкологических патологий, которые поражают лимфатическую систему. Такая гематологическая болезнь в основном проявляется у мужчин преклонного возраста, но может встречаться у женщин. Заболевание имеет эпидернотропное происхождение и характеризуется агрессивным развитием.
Классификация неходжкинских заболеваний
Лимфатическая система человека – это основная защита человека от инфекционных болезней. Главными помощниками в борьбе с вирусами являются лимфоциты.
Эти кровяные элементы делятся на три типа:
Неходжкинские болезни возникают вследствие видоизменения этих клеток, которые способны быстро мутировать и размножаться. В зависимости от названия лейкоцитов, принимающих участие в развитии болезни, лимфомы разделяются на опухоли NK-, В — и Т-клеточные.
Среди В-клеточных неходжкинских новообразований самым распространенной патологией являются:
- мантийноклеточная лимфома;
- опухоль фолликулярная;
- плазмоцитома;
- новообразование в маргинальной зоне;
- мелкоклеточная лимфома.
NK клеточные опухоли формируются из атипичных NK- лейкоцитов. К новообразованиям вызванным мутацией Т-клеток относятся:
Это различные по структуре и строению заболевания, которые характеризуются разрастанием злокачественных клеток в лимфоретикулярных тканях. Патологический процесс охватывает костный мозг, лимфоузлы, пищеварительную систему, печень и селезенку. Опухоли неходжкинские встречаются намного чаще, чем болезнь Ходжкина.
Характеристика Т-клеточных лимфом
В зависимости от развития болезни различают индолентные и агрессивные неходжкинские лимфомы. Также крайне редко встречается ложное заболевание тканей. Эта болезнь имеет сходство с раковыми опухолями, но является новообразованием гематологического характера.
Индолентные патологии разделяются на несколько подвидов:

Опухоли индолентные – это пассивные новообразования замедленного развития. Агрессивные лимфомы отличаются интенсивностью своего роста. Такое заболевание включает в себя:
- синдром Сезари;
- агрессивная и первичная периферическую кожная Т-клеточная лимфома;
- лимфома предварительна;
- экстранодальная опухоль;
- взрослый лейкоз.
Иногда пассивные опухоли могут переходить в лимфомы с агрессивным течением заболевания. В других случаях Т-клеточная патология развивается со средней скоростью.
Причины возникновения патологии
До конца причины таких изменений в лимфатической системе не выявлены. Ученые полагают, что основным фактором формирования злокачественных Т-лейкоцитных опухолей является лейкозный человеческий Т-клеточный вирус первого типа. В основном выделяют несколько причин, которые влияют развитие Т-лимфом:
- наследственная генетическая предрасположенность;
- влияние на организм химических веществ, ультрафиолетовых и радиационных лучей в течение продолжительного времени;
- воспалительные процессы в организме;
- наследуемый иммунодефицит.
В группе риска люди преклонного возраста. Совокупность всех этих факторов и постоянные стрессы, переутомление организма и неправильное питание могут привести к видоизменениям в клетках тканей. Как результат – образование Т-клеточных лимфом кожи или клеточного периферического новообразования.
Симптоматика и диагностирование заболевания
По признакам развития клеточная Т-лимфома на 4 стадии:
- Патология поражает только одну область лимфатических узлов.
- Патология возникает только с одной стороны диафрагмы в дух узлах.
- Двухстороннее поражение диафрагмы.
- Модифицированные клетки разрастаются и распространяются по всей лимфатической системе, воздействуя на жизненно важные человеческие органы.
Заболевание четвертой степени может образовывать метастазы в печени, желудке, почках и костном мозге. Болезнь зачастую появляется вследствие обостренной запущенной патологии.
Симптомы модификации Т-клеток могут быть различные:
- высокая степень потливости;
- резкая и продолжительная потеря веса;
- проблемы в пищеварении;
- общая слабость в организме, раздражительность и сонливость;
- изменения температуры тела с отклонениями от нормы в одну или другую сторону.
При кожных лимфомах в Т клетках появляются узелки, пятна, сыпи различной формы.
При обнаружении любых признаков видоизменения лейкоцитов необходимо сразу обратится к врачу. В онкологическом центре проводится первичный осмотр онкологом.
Следующий этап диагностики болезни – полная морфология заболевания. Обязательно делается , исследование мочи и выявление в плазменных клетках антител.
Полное обследование пациента при подозрении на Т-лейкоцитные видоизменения включает в себя компьютерную, магнитно-резонансную типографию и ультразвуковое исследование.
Завершающий прогноз лимфомы базируется на комплексном обследовании и зависит от вида поражения. Немедленного лечения требуют агрессивные опухоли. В программу лечения в основном этих новообразований входит химиотерапия и лучевое облучение. Удовлетворительным результатом является положительность ремиссии после лучевой терапии.
Статья на конкурс «био/мол/текст»: Ученые объединили методы иммунотерапии, цитотерапии и генотерапии для перепрограммирования Т-лимфоцитов в потенциальных «убийц» раковых клеток. Но и этого оказалось недостаточно - следующим шагом стало создание молекулярного «выключателя», с помощью которого можно регулировать время и силу действия активированных Т-клеток. Инновационный метод закладывает основу для резкого сокращения серьезных (а иногда и смертельных) побочных эффектов, вызванных терапией с использованием модифицированных Т-клеток.
Обратите внимание!
Спонсором номинации «Лучшая статья о механизмах старения и долголетия» является фонд «Наука за продление жизни ». Спонсором приза зрительских симпатий выступила фирма Helicon .
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science .
Медицина перешла на новый уровень: клетки стали живым лекарством
В последнее время в терапии опухолевых заболеваний особое внимание уделяется адоптивной иммуноцитотерапии (от англ. adoptive - приемный). При этом часть клеток иммунной системы пациента искусственно «натравливают» на опухолевые клетки. Суть метода состоит в том, чтобы отобрать у пациента необходимые иммунные клетки, обработать их - например, иммунными цитокинами (небольшими белками, выполняющими функции регуляторов деления и дифференцировки специфических иммунных клеток), - а затем вернуть в организм уже активированные клетки, которые и будут помогать бороться с опухолями* (рис. 1).
* - Эта тема является одной из самых горячих направлений клинической иммунологии - см. статью «Хороший, плохой, злой, или Как разозлить лимфоциты и уничтожить опухоль » . - Ред.
Впервые метод адоптивной иммуноцитотерапии был описан еще в 1988 году - у пациентов с метастатической меланомой (то есть раком кожи на четвертой стадии) наблюдалась регрессия заболевания при терапии с помощью их TIL-клеток (лимфоцитов, инфильтрующих опухоль) . В настоящее время терапия метастатической меланомы на основе TIL-клеток является наиболее эффективным способом лечения данного заболевания, поскольку регрессия опухоли наблюдается у половины пациентов .
Существует несколько вариантов клеток, которые используются в адоптивной иммунотерапии; из них три используются при терапии опухолевых заболеваний: уже знакомые нам TIL-клетки (лимфоциты, инфильтрующие опухоль), LAC-клетки (лимфокин-активированные киллеры) и CIK-клетки (цитокин-индуцированные киллеры). На самом деле собственные Т-клетки организма тоже стараются бороться с опухолевыми клетками, только зачастую опухолевые клетки им «не по зубам». Не то, чтобы совсем - ведь существует иммунный надзор, осуществляемый Т-клетками и естественными киллерами (NK-клетками), с помощью которых иммунная система старается защититься от опухолей, - однако это вовсе не стопроцентная защита. Однако случается, что иммунный надзор не всегда достаточно силен, чтоб предотвратить развитие опухолей: так, при длительном применении иммунодепрессантов после трансплантаций органов повышается частота развития многих опухолей .
Необходима система наведения
Несмотря на сложность получения модифицированных клеток, а также сопутствующий риск возникновения серьезных побочных эффектов, все же главной проблемой метода иммуноцитотерапии является отсутствие способов прицельной доставки вводимых модифицированных иммунных клеток в опухоль. Раковые клетки часто делаются практически «невидимыми» для иммунной системы, и они образуют микросреду, которая подавляет активность и миграцию Т-клеток . Для того, чтобы сбросить мантию-невидимку с опухолевых клеток, Т-лимфоциты надо не только активировать, но и придать им способность прицельно узнавать опухолевые клетки. Т-клетки могут быть перепрограммированы методами генной инженерии путем введения генов, кодирующих рецепторы к опухолевым антигенам (TAA, tumour-associated аntigens) - оснащения собственной «системой наведения». Также можно заодно ввести гены для придания Т-клеткам устойчивости к иммуносупрессии для увеличения выживаемости или облегчения проникновения сконструированных Т-клеток в опухоль. В итоге, могут быть получены высокоактивные «наемные убийцы» раковых клеток .
Для получения эффективных «убийц» Т-лимфоциты модифицируют путем оснащения их искусственными химерными антигенными рецепторами (CAR, chimeric antigen receptors). Рецепторы химерные, поскольку одна часть (распознающая) была «позаимствована» у моноклональных антител, а часть, передающая сигнал, - у Т-клеточного рецептора (ТCR). В качестве внеклеточной «распознающей» части обычно служат вариабельные домены тяжелой и легкой цепи иммуноглобулинов необходимой специфичности (scFv), которые образуют специфичный к опухолевым клеткам антиген-связывающий участок (рис. 2).
Рисунок 2. Структура химерного антигенного рецептора (CAR). CAR состоит из внеклеточного домена (одноцепочечного вариабельного фрагмента антитела (scFv)), соединенного с помощью цепей и трансмембранных доменов с цитоплазматической сигнальной областью. Гены, кодирующие scFv, получены из В-клеток, продуцирующих антитела, специфичные к опухолевому антигену. CAR существует в виде димера, и распознавание опухоли происходит напрямую (без участия MHC). Рисунок из .
Все новое - это хорошо забытое старое. Первые Т-клетки с химерным антигенным рецептором были получены командой ученых под руководством профессора Эсхара (Zelig Eshhar ); результаты работы были опубликованы еще в 1989 году . Эсхар понял, что, обладая данной техникой, Т-клетки можно запрограммировать на нацеленную атаку.
Однако с момента обнаружения химерных антигенных рецепторов до внедрения технологии в практику прошло больше 20 лет. За это время были улучшены химерные антигенные рецепторы - были созданы CAR 2-го поколения, в которые был внесен дополнительный сигнальный домен костимулирующей молекулы, который позволил улучшить активацию Т-клеток и их распространение. В CAR 3-го поколения был добавлен еще один сигнальный домен, что в конечном итоге повысило уровни выживания и размножения модифицированных Т-клеток (рис. 3). В конечном итоге были улучшены способность к «выслеживанию» опухолевых клеток, а также уменьшены побочные эффекты.

Рисунок 4. Бутылка с питательной средой для Т-клеток , которые после введения в них нового рецептора выращивают около 10 дней до достижения ими количества в несколько миллиардов. Тогда они могут быть введены в вены пациента. Рисунок из .
Первые клинические испытания генетически модифицированных Т-лимфоцитов, несущих химерные антигенные рецепторы, прошли в 2012 году. Они выпали на долю девочки по имени Эмили, больной острой лимфобластной лейкемией. После того, как генетически модифицированные Т-клетки были обратно введены девочке, ее состояние резко ухудшилось, и она провела несколько недель в отделении интенсивной терапии на искусственной вентиляции легких. В какой-то момент жизнь Эмили висела на волоске, но в итоге девочка поправилась, и уже три года в ее организме врачи не находят даже единичных раковых клеток .
Побочные эффекты новой терапии
Несмотря на то, что иммуноцитотерапия Т-клетками с CAR является прорывом в области лечения опухолевых заболеваний, есть еще ряд опасностей, которые могут поджидать за углом. Доктор Карл Джун (Carl June ) из университета Пенсильвании был одним из первых, кто опубликовал успешные результаты лечения модифицированными Т-клетками, сравнил то, что происходит внутри тела пациента с «серийным убийством» и «массовым убийством». Когда миллиарды Т-клеток, которые были введены в организм, поделятся, то они смогут обнаружить и убить несколько фунтов опухоли. Но в этом тоже немало риска - многие пациенты страдают от синдрома высвобождения цитокинов (цитокинового шторма) - при борьбе Т-клетки с опухолевой клеткой высвобождается большое количество молекул цитокинов, что представляет угрозу для самого организма. Так, семь пациентов умерло вследствие этого синдрома .
Побочные эффекты связаны с мощной иммунной активностью модифицированных Т-клеток. Одним из камней преткновения является риск высокой токсичности, не позволяющий ввести подобное лечение на регулярной основе. «Т-клетки - действительно мощные создания» , - говорит профессор Венделл Лим (Wendell Lim ), заведующий отделом Департамента клеточной и молекулярной фармакологии Калифорнийского университета. - «Будучи активированными, они могут вызвать смерть. Нам необходима система удаленного контроля, которая сохранит силу этих модифицированных Т-клеток, и позволит специфично „общаться“ с ними и управлять Т-клетками, находящимися в организме» .
Т-клетки взяли под контроль
Ученые из Калифорнийского университета в Сан-Франциско создали молекулярный «включатель», с помощью которого можно управлять действиями генноинженерных Т-лимфоцитов. Как и обыкновенные Т-клетки, несущие CAR, новые Т-клетки с «включателем» будут взаимодействовать с опухолевыми клетками, но не будут переходить «в атаку», пока не будет введен специальный препарат. Данный препарат является своеобразным «химическим мостиком» внутри Т-клеток: он запускает иммунные реакции, «включает» их, переводя в активное состояние. Когда препарат перестает циркулировать в крови, Т-клетки снова переходят в «выключенное» состояние (рис. 5).

Рисунок 5. Титруемый контроль генноинженерных Т-клеток с помощью включаемого химерного антигенного рецептора. С обычным CAR Т-клетки активируются при соединении с клеткой-мишенью, при этом из-за очень сильного иммунного ответа есть риск высокой токсичности. «Включаемый» CAR требует небольшую стимулирующую молекулу для запуска терапевтической функции. Величину ответа (например, «убийства» клеток-мишеней) можно титровать, тем самым уменьшая токсичность при уменьшении количества небольшой стимулирующей молекулы. Рисунок из .
Внедрение «пульта управления» в Т-клетку с химерным антигенным рецептором - это пример простой и эффективной стратегии совмещения собственных и автономных решений клетки (например, обнаружение сигналов болезни) с контролируемыми пользователем из вне. Перегруппировка и расщепление основных частей CAR обеспечивает возможность «включения» и «выключения» химерных антигенных рецепторов. Данная работа также подчеркивает важность разработки оптимизированных биоинертных «пультов управления», таких как небольшие молекулы и свет, вместе с их клеточными компонентами реагирования, в целях повышения точности контролируемой терапии .
Таким образом, правильно дозируя препарат, можно управлять уровнем иммунной активности модифицированных Т-клеток. В частности, благодаря данной технологии можно снизить отрицательные последствия синдрома высвобождения цитокинов. Также иногда нормальные клетки экспрессируют небольшие количества белков, которые являются мишенью для Т-клеток с CAR. Поскольку модифицированные Т-клетки вводят в кровяное русло и они проходят через сердце и легкие, ткани этих органов могут быть повреждены прежде, чем Т-клетки достигнут своих намеченных целей в других частях тела. А с новой технологией Т-клетки будут в «выключенном» состоянии, пока не достигнут цели .
Иммунотерапия с помощью Т-клеток с CAR успешна против рака крови, но, когда дело доходит до твердых опухолей, которые образуются в толстой кишке, молочных железах, мозге и других тканях, модифицированные Т-клетки до сих пор не показывают высокой эффективности. Возможно, метод дистанционного управления Т-клетками позволит разработать более мощные версии химерных антигенных рецепторов, которые позволят Т-клеткам поражать твердые опухоли, при этом не обладая серьезными побочными эффектами.
Литература
- Хороший, плохой, злой, или Как разозлить лимфоциты и уничтожить опухоль ;
- Rosenberg S.A., Packard B.S., Aebersold P.M., Solomon D., Topalian S.L., Toy S.T. et al. (1988). Use of tumor-infiltrating lymphocytes and interleukin-2 in the immunotherapy of patients with metastatic melanoma. A preliminary report . ;
- Regalado A. (2015). Biotech’s coming cancer cure . MIT Technology Review ;
- Farley P. (2015). ‘Remote control’ of immune cells opens door to safer, more precise cancer therapies . University of California San Francisco ;
- Wu C., Roybal K.T., Puchner E.M., Onuffer J., Lim W.A. (2015). Remote control of therapeutic T cells through a small molecule-gated chimeric receptor . Science . 350 , aab4077..
Т-клеточные лимфомы со специфическим поражением кожи составляют 75-90% общего количества больных лимфомой кожи. Сведения о частоте возникновения вторичных специфических поражений кожи при Т-клеточных неходжскинских лимфом кожи в литературе отсутствуют.
Т-лимфобластная лимфома/лейкоз из клеток-предшественников
Это агрессивная НЛ, развивающаяся из предшественников Т-клеток (лимфобластов). Проявляется обычно быстро растущей опухолью в средостении и/или периферической лимфаденопатией. Возможно только вторичное специфическое поражение кожи.
Вторичное специфическое поражение кожи характеризуется возникновением крупных узлов, иногда залегающих глубоко в подкожной жировой клетчатке. Высыпания могут носить как распространенный, так и ограниченный характер. Гистология кожи не имеет отличий от В-лимфобластной лимфомы/лейкоза из клеток-предшественников. Наличие кожного поражения ассоциируется с более серьезным прогнозом.
Очаги разрешаются при химиотерапии.
Т-клеточный пролимфоцитарный лейкоз
Это агрессивная неходжскинская лимфома, развивающаяся из пролим-фоцитов. Лейкоцитоз в большинстве случаев превышает 100х109/л. Возможно только вторичное специфическое поражение кожи, которое встречается у одной трети пациентов с этой лимфомой. Высыпания представлены папулами, бляшками или узлами и похожи на поражения при грибковидном микозе. Гистологическая картина напоминает таковую при шрибковидного микоза и характеризуется эпи-дермотропным инфильтратом, состоящим из малых или среднего размера лимфоцитов, иногда в эпидермисе имеются микроабсцессы Потрие. Поражения кожи разрешаются при химиотерапии.
Лимфома, напоминающая «световую оспу»
Синонимы: гидроа оспенновидно-подобная Т-клеточная лимфома; ангиоцентрическая кожная Т-клеточная лимфома детского возраста.
Определение.
Лимфома, напоминающая «световую оспу» (hydroa vacciniforme) - редкая ВЭБ-положительная T-клеточная лимфома, которая регистрируется преимущественно у детей в Азии (Япония, Китай и др.), Центральной и Южной Америке.
Возраст и пол. В среднем заболевание регистрируется в возрасте 8 лет (в промежутке 1-15 лет). Иногда встречается у взрослых людей.
Клиническая картина. Характеризуется повторяющейся везикулопапулезной сыпью с дальнейшим формированием оспенновидных рубцов, что клинически напоминает световую оспу. У пациентов нередко имеется характерный отек носа, губ и периорбитальной области. Повреждения кожи локализуются, как правило, только на открытых солнцу участках кожного покрова. У большинства пациентов отмечаются лихорадка, лимфаденопатия и гепатоспленомегалия.
Иммунофенотип. У пациентов опухолевые клетки имеют или супрессорный фенотип (CD8+), или фенотип NK-клеток, у некоторых больных могут быть одновременно оба фенотипа.
Генетика.
Выявляются клоны клеток с перестройками TCR.
Гистология. В эпидермисе, дерме и нередко в подкожной клетчатке определяется фокусное или диффузное расположение лимфоидных инфильтратов, преимущественно периваскулярно. Инфильтраты состоят из малых и средних атипичных лимфоцитов с умеренно бледно окрашенной цитоплазмой.
Дифференцируют с экстранодальной NK/T-кле-точной лимфомой, назальным типом, Т-клеточной панникулитоподобной лимфомой подкожной клетчатки и первичной кожной гамма-дельта Т-клеточной лимфомой.
Течение и прогноз. В большинстве случаев заболевание является агрессивным (треть пациентов умирают в течение 2 лет, в среднем через 5-6 мес после постановки окончательного диагноза). Иногда болезнь имеет индолентное, хроническое течение (длительно без гепатоспленомегалии и генерализованной лимфаденопатии). При наличии у пациентов фенотипа NK-клеток данная лимфома протекает менее агрессивно, чем при супрессорном фенотипе (CD8+). Высокие титры вируса Эбштейна-Барр, связанных антител в сыворотке крови свидетельствуют часто о неблагоприятном прогнозе.
Лечение. Ацикловир, ИФНа, глюкокортикоиды. Химиотерапия используется нечасто, эффективна только у 30% больных, также применяют кетотифен.
Т-клеточная лимфома/лейкоз взрослых (HTLV-1+)
Это агрессивная неходжскинская лимфома, в этиологии которой играет роль инфицирование человеческим Т-лимфотропным вирусом (HTLV-1). Возможно только вторичное специфическое поражение кожи, которое отмечается часто (более чем в 50% случаев). В 34,7% определяются узлы (возможно изъязвление), в 22,6% - пятна, в 19,4% - папулы, встречаются крупные бляшки. Очаги могут быть единичными или множественными. Гистология: в верхних и средних слоях дермы перива-скулярные или диффузные инфильтраты из крупных атипичных лимфоцитов, эпидермис обычно не затронут; иногда инфильтраты в дерме плотные, а в эпидермисе встречаются микроабсцессы Потрие. Очаги разрешаются при полихимиотерапии.
Экстранодальная НК/Т-клеточная лимфома, назальный тип
Это агрессивная неходжскинская лимфома, развивающаяся из неопластических аналогов так называемых НК-подобных Т-лимфоцитов, которые характеризуются экспрессией на их поверхности CD56-антигенов. Наиболее часто поражаются область носа, нёбо, кожа, легкие и центральная нервная система. При возникновении очагов на коже и слизистых клиническая картина болезни может напоминать гранулематоз Вегенера. Возможно только вторичное специфическое поражение кожи, которое встречается часто. Появляются бляшки, или быстрорастущие узлы, или четко ограниченные участки кожи, ярко-синюшной окраски, размером до 2-3 см в диаметре, напоминающие по цвету гематомы или крупные фурункулы в стадии инфильтрации, чаще на конечностях.
В терминальном периоде возникают новые образования в большом количестве, которые изъязвляются. При полихимиотерапии очаги регрессируют. При разрешении ярко-синюшная окраска узлов приобретает бурый оттенок. При гистологическом исследовании кожи опухолевый инфильтрат состоит из малых лимфоцитов с круглыми или расщепленными ядрами и атипичных лимфоидных клеток малых и больших размеров. На препаратах, окрашенных по методу Гимзы, в цитоплазме крупных клеток различимы азурофильные гранулы. Опухолевые клетки нередко инфильтрируют сосуды с последующим их разрушением и зональным некрозом. Очаги разрешаются при химиотерапии.
Т-клеточная панникулитоподобная лимфома подкожной клетчатки
Это агрессивная неходжскинская лимфома, при которой опухолевый клон развивается в подкожной жировой клетчатке.
Симптомы. Заболевают обычно взрослые люди. Пациенты могут иметь эозинофилию, зуд и гемофаго-цитарный синдром. Поражаются ЛУ, кожа, гиподерма, печень, селезенка и другие органы. Отмечаются лихорадка, слабость, потеря массы тела. Очаги поражения представлены множественными или одиночными узлами либо бляшками с преимущественной локализацией на конечностях и животе, реже - на туловище и голове. Клинически заболевание похоже на изъязвляющийся геморрагический панникулит или острую узловатую эритему.
Гистология. Гистологические признаки укладываются в модель лобулярного панникулита. Имеются плотные очаговые или диффузные инфильтраты в подкожной жировой клетчатке. Они состоят из малых, средних или больших лимфоидных клеток с выраженным плеоморфизмом ядер, а также макрофагов, содержащих опухолевые лимфоциты и фрагменты их ядер. Характерно расположение опухолевых клеток вокруг липоцитов в виде колец. Иногда наблюдается эритрофагоцитоз. В нижней части дермы опухолевые клетки образуют скопления вокруг сосудов глубокой сети.
Иммунофенотип. Описаны варианты этой лимфомы с супрессорным (CD2+, CD3+, CD4-, CD5+, CD8+, CD43+, CD56-, TIA-1+) и хелперным фенотипом (CD3+,CD4+, CD8-, TIA-1-, CD56-). Описаны опухоли с реаранжировкой генов, кодирующих β-цепь TCR.
Дифференцируют с узловатой эритемой, узловатым васкулитом и неходжскинская лимфома с поражением гиподермы. При узловатой эритеме воспалительная лимфоцитар-ная инфильтрация подкожной клетчатки наиболее выражена в областях фиброзных перегородок, тогда как дольки жировой ткани инфильтрированы слабо. Очаги некроза обычно отсутствуют, а у инфильтрирующих лимфоцитов нет признаков атипии. Иногда при узловатой эритеме в инфильтратах присутствуют гистиоциты и гигантские клетки; крупные клетки бобовидной формы отсутствуют. Сложнее отличить эту лимфому от узловатого васкулита, при котором обнаруживают зоны некроза. Обычно они окружены формирующими гранулему клетками; гистологическаякартина напоминает таковую при поражении туберкулезом. При узловатом васкулите в инфильтрате обычно присутствуют как гистиоциты (в том числе многоядерные), так и нейтрофилы. Чаще всего есть признаки васкулита. Отсутствуют атипия лимфоцитов и некроз значительной части инфильтрирующих клеток.
Течение и прогноз. Пятилетняя выживаемость 80%. Средняя продолжительность жизни - 2 года после установления диагноза. Больные с опухолевым фенотипом CD3+, CD4+, CD8-, TIA-1-, CD56-, TCRa/β+ имеют несколько лучший прогноз по сравнению с пациентами, у которых фенотип CD3+, CD4-, CD8-, CD56+/-, TCRγ/δ+.
Лечение. полихимиотерапия, лучевая терапия, системная стероидная терапия.
Грибовидный микоз
Это гетерогенная группа Т-клеточных лимфом кожи, у которых опухолевый инфильтрат состоит преимущественно из мелких и средних клеток, имеющих в большинстве случаев церебриформные ядра и фенотип зрелых лимфо цитовхелперов (CD4+).
Частота. От всех неходжскинских лимфом - 1 и 50% среди лимфом кожи и 65% всех Т-клеточных лимфом кожи. Заболеваемость грибковидным микозе в мире составляет 6-7 случаев на 1 млн населения в год.
Возраст и пол. Средний возраст в дебюте болезни - 49±14,3 лет. Грибковидный микоз может также поражать детей и подростков (1% случаев). Соотношение мужчин и женщин - 2:1.
Симптомы. Часто возникают множественные очаги на туловище и нижних конечностях. В крови нередко эозинофилия, скорось оседания эритроцитов более 30 мм/ч, повышение β2-микроглобулина и лактатдегидрогеназ (характеризуют активность грибковидного микоза). В терминальном периоде - нормо-или гипохромная анемия. Увеличиваются периферические ЛУ, в начале, как правило, подмышечные и паховые. Гистологические изменения в них могут быть реактивными и опухолевыми. В ранних стадиях гибковидного микоза они почти всегда реактивные и соответствуют так называемому дерматопатическому лимфадениту.
Специфическое поражение ЛУ, гистологически доказанное, выявляется, как правило, на IV стадии болезни при их увеличении более 2 см или наличии конгломератов. В зависимости от характера поражения кожи, течения болезни и некоторых гистологических особенностей выделяют следующие формы грибковидного микоза: классическую, пойкилодермическую, фолликулотропную, эритродермическую, синдром гранулематозной «вялой» кожи, педжетоидный ретикулез.
Описывают и другие формы грибковидного микоза: буллезную, ихтиозиформную, гипо- и гиперпигментную, подобную центробежной эритеме, псориазиформную, моноочаговую. Они имеют морфоиммуногистохимические признаки классической формы грибковидного микоза, встречаются крайне редко, поэтому их не выделяются отдельно.Гистология. В дерме очаговые или полосовид-ные инфильтраты, состоящие из малых лимфоцитов с церебриформными ядрами, которые проникают в эпидермис диффузно или с образованием микроабсцессов Потрие. Среди атипичных гистологических форм выделяют спонгиотический, пустулезный, буллезный, гранулематозный, фолликулотропный и сиринготропный варианты.
Иммунофенотип. Всегда выявляются CD4+ опухолевые клетки, а также CD7+, CD45+, CD45RO+, CD2+, CD3+, CD5+, редко CD8+, CD4-. Часто отмечается демонстрация аберрантного фенотипа (т. е. потеря пан-Т-клеточных антигенов CD2, CD3, CD5, CD7). В 10% случаев - экспрессия цитотоксических протеинов (T-cell intracellular antigen-1 - TIA-1, гранзим В) опухолевыми Т-лимфоцитами.
Генетика. Обнаруживается клональная перестройка генов, кодирующих β- и/или γ-цепь TCR, специфические хромосомные транслокации пока не выявлены.
Диагноз ставят на основании клинической картины и морфоиммуногистохимических результатов исследования. Диагностический период - чаще 5-6 лет.
Дифференцируют с доброкачественными болезнями кожи: экзематиды, экзема, бляшечный парап-сориаз, склеродермия, псориаз и др. Наибольшую трудность вызывает дифференциальная диагностика между начальными стадиями грибковидного микоза и мелко- и крупнобляшечным парапсориазами. Крупнобляшечный парапсориаз может трансформироваться в грибковыдный микоз.
Течение и прогноз. У пациентов с ранними стадиями (IA, IB, IIA; см. табл. 36.1) средняя выживаемость равна 12 годам, с поздними стадиями (IIB, III, IIIA, IIIB, IVA1, IVA2, IVB; см. табл. 36.1) (без поражения внутренних органов) - 5 лет, с вовлечением внутренних органов - меньше 2,5 лет. Прогноз у пациентов с узлами хуже, чем у пациентов с эритродермией. Пациенты со стадиями IB/IIA, имеющие фолликулярную форму грибковидного микоза, или пациенты с очень толстыми бляшками имеют более плохой прогноз из-за сниженной чувствительности к наружным видам терапии, что необходимо учитывать при назначении лечения.
Плохой прогностический признак - наличие множественных узлов, возникновение крупноклеточной трансформации, снижение количества CD8+-Т-клеток в дермальном инфильтрате и/или крови и потеря лимфоцитами маркера CD7. Средняя продолжительность жизни - 207,0±170,6 мес. Пятилетняя выживаемость с I стадией 90%, 10-летняя выживаемость с Т2 - 60%, с Т3 - 40%, с Т4 - 40%. Двухлетняя выживаемость с IV стадией - 50%. Причины смерти - прогрессирование грибковидного микоза, вторичные инфекции (разрушение барьера, создаваемого нормальной кожей), тромбоэмболия легочной артерии.
Лечение зависит от стадии грибковидного микоза. Согласно пересмотренной для ГМ/СС TNM-классификации 2007 г., стадии грибковидного микоза принято условно разделять на ранние (IA, IB, IIA) и поздние (IIB, III, IIIA, IIIB, IVA1, IVA2, IVB). Определение эффективности лечения проводится согласно рекомендациям ISCL-EORTC-USCLC 2011 г.
Терапия ранних стадий (IA-IIA) ГМ. Предпочитаемым лечением первой линии является наружная терапия. Для пациентов в IA стадии с небольшими очагами поражения кожи допускается тактика «наблюдай и жди» под строгим наблюдением врача. У пациентов с IA, IB и IIA стадиями используются следующие виды наружной терапии.
1. Топические глюкокортикоиды наносятся на поверхность высыпаний 2 раза в день до полного разрешения, но желательно не более 2 нед с последующим 2-недельным перерывом и применением в этот период наружно кремов-эмольянтов, восстанавливающих липидную пленку.
2. Узковолновое ультрафиолетовое облучение спектра В (311 нм). Облучение проводится 2-5 раз в неделю. Рекомендовано для пятен и тонких бляшек. При расположении опухолевых инфильтратов глубоко в дерме (толстые бляшки и узлы) данный вид терапии неэффективен. Выраженных побочных эффектов нет.
3. Тотальное облучение кожи проводится пациентам с распространенными высыпаниями и может назначаться как терапия первой или второй линии больных с Т2 и Т3 стадиями с отсутствием эффекта от топической терапии. Тотальное облучение кожи проводится с использованием нескольких (чаще всего шести) электронных полей (переднее, заднее, правое и левое передние косые поля, правые и левые задние косые поля). Во время лечения экранируются глаза и ногти, разовая очаговая доза в классическом фракционировании лучевой терапии 1-1,2-1,5 Гр, суммарная очаговая доза 30-40 Гр. Длительность полного курса может составлять до 3 мес. Тотальное облучение кожи ведет к полной ремиссии у 80-95% пациентов. Частота рецидивов выше на поздних стадиях грибковидного микоза. Большинство рецидивов возникают в первый год после завершения терапии, а через 3 года рецидивы очень редки. Возможны лучевые повреждения: эритема кожи, частичная или полная алопеция, дистрофия ногтей, атрофия потовых желез и кожи в целом. У большинства больных эти явления обратимы (
Рецидивы и последующее наблюдение. При рецидиве или прогрессировании грибковидного микоза выполняют повторную биопсию кожи для исключения крупноклеточнойтрансформации, при необходимости - повторное стадирование. Тактика лечения рецидивов также базируется на определении стадии заболевания, учитывается развитие резистентности к предыдущим видам терапии. Больные грибковидным микозом должны проходить регулярные обследования: при ранней стадии грибковидного микоза - ежегодно (физикальный осмотр с картированием кожи, рентгенография органов грудной клетки и УЗИ периферических ЛУ); при поздней стадии грибковидного микоза - каждые 6 мес (физикальное обследование с картированием кожи, УЗИ периферических ЛУ, компьютерная томография органов грудной клетки, брюшной полости и малого таза).
Развивающиеся преимущественно у подростков и молодых людей. Ядра часто имеют неправильную форму, митотическая активность высока.
а. Терминальная дезоксинуклеотидилтрансфераза. Реакция положительна при лимфобластных лимфомах, ОЛЛ (из пре-В-, Т-лимфоцитов и нулевых клеток) и лимфоидном властном кризе ХМЛ и отрицательна при других лимфомах.
Лейкоз из больших гранулярных лимфоцитов (есть Т- и NK-кле-точные варианты) - доброкачественно текущая болезнь с небольшим лимфоцитозом в крови или костном мозге и паране-опластической нейтропенией. Лечение обычно не требуется; эффективен циклоспорин. См. также гл. 23, «Хронический лимфолейкоз», п. Ш.Г.6.
- Лимфоэпителиоидная лимфома (лимфома Леннерта) - редкая периферическая Т-клеточная лимфома, считавшаяся ранее вариантом лимфогранулематоза. Характерны скрученность ядер малых лимфоцитов и обилие эпителиоидных клеток (активированных макрофагов). Реактивная пролиферация последних, вероятно, вызывается цитокинами, вырабатываемыми опухолевыми Т-лимфоцитами. Поражены обычно все группы лимфоузлов и селезенка, часто есть общие симптомы. Прогноз неблагоприятен.
- Анапластическая крупноклеточная лимфома обычно происходит из Т-лимфоцитов, редко - из нулевых клеток. Опухолевые клетки несут антиген CD30 (Ki-1), впервые описанный при лимфогранулематозе, но позже найденный на части опухолевых клеток при ряде лимфом высокой степени злокачественности. Часто обнаруживается прогностически благоприятная транслокация t(2;5), приводящая к слиянию гена нуклеофос-мина NPM1 с Геном, -а; м. Биол. Совокупность генов, содержащихся в одинарном (гаплоидном) наборе хромосом организма." data-tipmaxwidth="500" data-tiptheme="tipthemeflatdarklight" data-tipdelayclose="1000" data-tipeventout="mouseout" data-tipmouseleave="false" class="jqeasytooltip jqeasytooltip9" id="jqeasytooltip9" title="Геном">геном киназы анапластической лимфомы ALK. Гистологически эту опухоль можно спутать с раком или мела-номой. Путаница может усугубляться наличием эпителиального мембранного антигена и типичным для рака и меланомы поражением синусов лимфоузлов. Анапластическую крупноклеточную лимфому можно спутать также с лимфогранулематозом, лимфоматоидным папулезом (доброкачественным новообразованием кожи с похожей гистологической картиной и со склонностью к спонтанным ремиссиям) и анапластиче-ской крупноклеточной лимфомой кожи, которая хорошо поддается местному лечению. Лечение такое же, как при В-круп-ноклеточных лимфомах, прогноз - немного лучше.
- Ангиоиммунобластная Т-клеточная лимфома. Эту опухоль раньше называли ангиоиммунобластной лимфаденопатией с дис-протеинемией и считали патологической иммунной реакцией (в виде , сыпи, аутоиммунной гемолитической анемии, поликлональной гипергаммаглобулинемии и увеличения всех групп лимфоузлов). При гистологическом исследовании обнаруживается Инфильтрация, -и; ж. Избыточное проникновение и отложение в тканях продуктов обмена веществ, различных клеток и др., наблюдающееся при воспалении, дистрофии или опухолях." data-tipmaxwidth="500" data-tiptheme="tipthemeflatdarklight" data-tipdelayclose="1000" data-tipeventout="mouseout" data-tipmouseleave="false" class="jqeasytooltip jqeasytooltip12" id="jqeasytooltip12" title="Инфильтрация">инфильтрация лимфоузла иммунобла-стами и плазматическими клетками со стиранием его структуры, часто с патологической васкуляризацией. Иммуногисто-химическое и молекулярно-генетическое исследования доказывают, что у многих таких больных Т-клеточная лимфома есть изначально. Болезнь течет по-разному, порой со спонтанными ремиссиями. Бывают эффективны глюкокортикои-ды, но чаще требуется Химиотерапия, -и; ж. Лечение инфекционных заболеваний или опухолей лекарственными препаратами, губительно действующими на бактериальные или опухолевые клетки." data-tipmaxwidth="500" data-tiptheme="tipthemeflatdarklight" data-tipdelayclose="1000" data-tipeventout="mouseout" data-tipmouseleave="false" class="jqeasytooltip jqeasytooltip40" id="jqeasytooltip40" title="Химиотерапия">химиотерапия , как при лимфомах высокой степени злокачественности.
- NK- и Т-клеточная лимфома носа (ангиоцентрическая лимфома, срединная Гранулема, -ы; ж. Воспалительное разрастание ткани в виде узелка или бугорка, возникающее гл. обр. при инф. заб-ниях (напр, туберкулёзе). I От лат. granulum — зёрнышко и греч. -дта — окончание в названиях опухолей," data-tipmaxwidth="500" data-tiptheme="tipthemeflatdarklight" data-tipdelayclose="1000" data-tipeventout="mouseout" data-tipmouseleave="false" class="jqeasytooltip jqeasytooltip10" id="jqeasytooltip10" title="Гранулема">гранулема лица). Характерно прорастание опухолевыми клетками сосудов, вызывающее их разрушение и некрозы. Обычно эта лимфома прорастает небо и придаточные пазухи, но возможно и метастазирование. Течение агрессивное, особенно при диссеминации. В Азии болезнь встречается чаще. В отличие от диффузных В-крупноклеточных лимфом носа, ЦНС поражается редко. Клетки обычно несут маркеры Т-лимфоцитов и антиген CD56. В отсутствие диссеминации химио- и лучевая терапия могут привести к выздоровлению.
- Т-клеточная лимфома печени и селезенки - редкая болезнь, характеризующаяся инфильтрацией печеночных синусов цито-токсическими Т-лимфоцитами, несущими антигенраспознаю-щие рецепторы из у-* и 8-цепей (а не из а- и р-цепей, как у большинства Т-лимфоцитов). Лимфоузлы обычно не увеличены, костный Мозг, -а; м. (мн. мозги, -de). Анат. Центр, отдел нервной системы человека и позвоночных животных, состоящий из нервной ткани, располагающийся в черепе (головной мозг) и канале позвоночника (спинной мозг)." data-tipmaxwidth="500" data-tiptheme="tipthemeflatdarklight" data-tipdelayclose="1000" data-tipeventout="mouseout" data-tipmouseleave="false" class="jqeasytooltip jqeasytooltip24" id="jqeasytooltip24" title="Мозг">мозг поражен почти всегда. Часто встречается гемофагоцитарный синдром. Хотя явного клеточного атипиз-ма нет, болезнь обычно течет очень агрессивно.
- Энтеропатическая Т-клеточная лимфома развивается при це-лиакии и других энтеропатиях и проявляется болями в животе и изъязвлением тонкой кишки, часто с перфорацией. В США встречается редко.
- Т-клеточная лимфома подкожной клетчатки - редкая, сходная с панникулитом лимфома щ дитотоксических Т-лимфоцитов. Она проявляется инфильтрацией подкожной клетчатки с
образованием множественных узелков; другие органы обычно не поражены. Агрессивному течению болезни часто предшествует гемофагоцитарный синдром. 12. Т-клеточные лимфомы кожи. Грибовидный микоз. Кожное заболевание, являющееся разновидностью доброкачественной лимфомы, протекающее с образованием синюшных плотных бляшек и узлов с изъязвлениями
" data-tipmaxwidth="500" data-tiptheme="tipthemeflatdarklight" data-tipdelayclose="1000" data-tipeventout="mouseout" data-tipmouseleave="false" class="jqeasytooltip jqeasytooltip11" id="jqeasytooltip11" title="Грибовидный микоз">Грибовидный микоз и синдром Сезари рассматриваются в п. VIII.Б. Д. Опухоли из гистиоцитарных и дендритных клеток - группа очень редких и малоизученных опухолей из клеток, перерабатывающих и представляющих антиген Т- и В-лимфоцитам.- Злокачественный гистиоцитоз многими авторами считается не самостоятельной болезнью, а осложнением Т-клеточных лимфом. Он проявляется лихорадкой, желтухой, гемофагоцитар-ным синдромом и ДВС-синдромом. Эффективен этопозид.
- Гистиоцитоз X представляет собой клональную пролиферацию клеток Лангерганса. Болеют в основном дети. Гистиоцитоз X встречается как при лимфомах, так и при лимфогранулематозе и может носить как очаговый, так и диссеминирован-ный характер с различной агрессивностью течения. Чаще всего имеется лишь один очаг поражения (эозинофильная гранулема), обычно в кости. Для диссеминированного гистиоцито-за X (болезнь Хенда-Шюллера-Крисчена) характерно многоочаговое поражение одной системы органов (обычно костей). При поражении нескольких систем органов проводят полихимиотерапию.